Перейти к:
Коррекция передней брюшной стенки у пациентов с вентральной грыжей срединной локализации
https://doi.org/10.24060/2076-3093-2022-12-4-301-308
Аннотация
Ведение. Симультанная герниоабдоминопластика позволяет решить комплекс проблем передней брюшной стенки за одно хирургическое вмешательство. Актуальность данного вопроса обусловлена отсутствием единого алгоритма решения комбинации патологий передней брюшной стенки, наличием ряда осложнений как при изолированных хирургических методиках, так и сочетанных.
Цель исследования. В представленной статье проведен анализ результатов лечения пациентов, которым было выполнено симультанное оперативное вмешательство по поводу вентральной грыжи и деформаций передней брюшной стенки.
Материалы и методы. В исследование были включены 17 женщин (средний возраст составил 35,6 ± 7,0 года), которые находились на стационарном лечении и амбулаторном наблюдении в отделении пластической хирургии клинического госпиталя «Мать и Дитя» г. Уфы в период с 2019 по 2022 г. В нашей работе все пациенты имели различную эстетическую деформацию передней брюшной стенки (дряблость и избыток кожи, кожно-жировой фартук, диастаз прямых мышц живота, избыточные жировые отложения) и вентральную грыжу срединной локализации разного размера. В анамнезе в 100 % — беременность и роды; в 64,7 % — ожирение 2–3-й степени.
Результаты и обсуждение. Как показали результаты исследования, в двух случаях (11,76 %) имелись локальные осложнения в виде гематомы эпигастральной области и некроза пупка. Это объясняется тем, что в первом случае была выполнена обширная липосакция передней брюшной стенки, а во втором — наличием многодефектовой вентральной грыжи больших размеров, в частности пупочной грыжи с размерами 15×8 см. Осложнения были нивелированы в амбулаторных условиях в период от 1,5 до 3 месяцев с помощью консервативной терапии и физиолечения.
Заключение. Все пациенты остались довольны полученным эстетическим результатом.
Ключевые слова
Для цитирования:
Тимербулатов М.В., Шорнина А.С., Лихтер Р.А., Каипов А.Э. Коррекция передней брюшной стенки у пациентов с вентральной грыжей срединной локализации. Креативная хирургия и онкология. 2022;12(4):301-308. https://doi.org/10.24060/2076-3093-2022-12-4-301-308
For citation:
Timerbulatov M.V., Shornina A.S., Lihter R.A., Kaipov A.E. Anterior abdominal wall reconstruction in patients with midline ventral hernia. Creative surgery and oncology. 2022;12(4):301-308. (In Russ.) https://doi.org/10.24060/2076-3093-2022-12-4-301-308
ВВЕДЕНИЕ
В настоящее время, как показывает мировая практика, эстетическая составляющая — неотъемлемая часть жизни современного человека, особенно женщин [1].
Проблема, связанная с послеродовыми изменениями в области передней брюшной стенки, существует очень давно и затрагивает большой процент женщин [2–4]. Развитие пластической хирургии, современная концепция восстановительных операций в послеродовом периоде, возможность получения профессиональной медицинской помощи в регионе проживания, широкое освещение эстетической хирургии в массовых медиа привели к увеличению потока данной категории пациентов [5][6].
Согласно статистике American Society of Plastic Surgeons, Plastic Surgery Statistics Report представлены данные по операциям в таблице 1 [7].
Таблица 1. Статистика операций в пластической хирургии
Table 1. Statistics for plastic surgery
2000 | 2019 | 2020 | |
Общее количество операций в пластической хирургии | 1 901 049 | 2 678 302 | 2 314 720 |
Количество абдоминопластик | 62 713 | 118 210 | 97 988 |
При сравнении показателей за десятилетие отмечается значительное увеличение количества оперативных вмешательств; снижение показателей в 2020 году связано с общим снижением количества плановых операций из-за коронавирусной инфекции [7].
Абдоминопластика — это объемное оперативное вмешательство, направленное на восстановление утраченной формы и эстетических пропорций передней брюшной стенки. Основная доля пациентов обращается за помощью в послеродовом периоде, обозначая одну или несколько следующих эстетических деформаций: дряблость, складчатость, истонченность, избыток кожи; кожно-жировой фартук; обширные или локальные избыточные жировые отложения; диастаз прямых мышц живота; деформирующие послеоперационные рубцы [8–10]. Как показала клиническая практика, наряду с вышеназванными проблемами в ряде случаев также обозначается проблема вентральной грыжи срединной локализации малых, средних, больших размеров [11][12].
Симультанная операция в данном случае открывает ряд преимуществ: решение комплекса проблем за одну операцию и за одно анестезиологическое пособие; сокращение срока нахождения в клинике, периода реабилитации, финансовых затрат; удобный доступ при хирургическом вмешательстве; снижение количества послеоперационных рубцов и их малозаметность. Из недостатков стоит выделить: отсутствие единого алгоритма оперативного вмешательства у таких пациентов, а также вероятность увеличения количества осложнений в связи с возрастающей компонентностью, сложностью операции и ее многонаправленностью [13–17]. Цель исследования: улучшение качества лечения и жизни пациентов с комплексной патологией передней брюшной стенки.
МАТЕРИАЛЫ И МЕТОДЫ
В исследовании участвовали 17 женщин в возрасте от 28 до 47 лет (средний возраст составил 35,9 ± 7,0 года) с эстетической деформацией передней брюшной стенки и наличием вентральной грыжи срединной локализации.
Пациенты находились на стационарном лечении и амбулаторном наблюдении в отделении пластической хирургии клинического госпиталя «Мать и Дитя» г. Уфы в период с 2019 по 2022 г. У всех женщин в анамнезе — одни или несколько родов. Временной промежуток после периода беременности и родов составил от 1 года и более. В 11 случаях — ожирение 2–3-й степени. Распределение пациентов по виду деформации передней брюшной стенки представлено в таблице 2.
Таблица 2. Распределение пациентов по виду деформации передней брюшной стенки
Table 2. Distribution of patients by type of anterior abdominal wall deformations
Вид деформации передней брюшной стенки | Количество пациентов (n = 17) |
Избыточные жировые отложения | 11 (64,7 %) |
Нарушение мышечно-апоневротического каркаса (диастаз прямых мышц живота) | 17 (100 %) |
Дряблость кожи (послеродовые растяжки, локальное истончение кожи) | 6 (35,3 %) |
Избытки кожи, кожно-жировой фартук | 11 (64,7 %) |
Вентральная грыжа | 17 (100 %) |
Как видно из таблицы, диастаз прямых мышц живота и вентральные грыжи — в 100 % случаев. У пациентов с ожирением 2–3-й степени отмечались избыточные жировые отложения в области передней брюшной стенки, и им же было присуще наличие кожно-жирового фартука от 13 до 27 см по вертикали, в отличие от женщин нормостенического телосложения, у которых изменения кожи характеризовались дряблостью, истончением, локальным избытком.
Распределение пациентов по виду вентральной грыжи представлено в таблице 3.
Таблица 3. Распределение пациентов по виду вентральной грыжи
Table 3. Distribution of patients by type of ventral hernia
Вид вентральной грыжи | Количество пациентов (n = 17) |
Пупочная грыжа малых размеров | 5 (29,4 %) |
Вентральная грыжа средних размеров срединной локализации | 3 (17,65 %) |
Вентральная грыжа больших размеров срединной локализации | 6 (35,3 %) |
Многодефектовая вентральная грыжа больших размеров срединной локализации | 3 (17,65 %) |
Госпитализация пациентов проходила в плановом порядке в день операции. Предварительно было выполнено стандартное предоперационное обследование в амбулаторных условиях. До начала операции проводились фотофиксация и маркировка передней брюшной стенки (срединной линии, зон липосакции, линии разреза). Расположение основного рубца определялось согласно критериям Жана-Франсуа Паскаля.
Операция выполнялась под эндотрахеальным наркозом с дополнительным местным обезболиванием передней брюшной стенки. Введение слабого раствора лидокаина с адреналином приводило к вазоконстрикции, что значительно уменьшало кровопотерю. В 11 случаях операция начиналась с липосакции передней брюшной стенки, а именно надреберных, подреберных, боковых, паховых, надлобковой и лобковой областей, исключая зону грыжевого дефекта (эпигастральную, околопупочную).
Во всех случаях выполнялась классическая абдоминопластика с переносом пупка. Производилась мобилизация кожно-жирового лоскута до мечевидного отростка сверху и до наружной границы прямых мышц живота по бокам с выделением пупочного канатика и его сохранением. Следующим этапом была работа с грыжевым дефектом, ушивание диастаза прямых мышц живота, пластика сетчатым протезом ULTRAPRO (в трех случаях использовались методика Inlay, в девяти случаях — методика Onlay). При изолированных пупочных грыжах небольшого размера выполнялась пластика местными тканями.
Далее кожно-жировой лоскут натягивался, фиксировался посередине временным узловым швом; избыточная ткань иссекалась по предварительно нанесенной разметке. Выполнялась установка двух вакуумных дренажей. Заключительный этап включал послойное ушивание кожно-жирового лоскута с выведением и фиксацией пупка в новом положении. В двух случаях для эстетически приемлемой укладки кожно-жирового лоскута при пластике сетчатым протезом Inlay выполнялась липоаспирация в эпигастральной и околопупочной областях.
Время оперативного вмешательства варьировалось от 2 часов 15 минут до 3 часов 55 минут. Нахождение в клинике варьировалось от двух до трех суток. С целью снижения напряжения передней брюшной стенки в течение первых суток назначался постельный режим с определенной регулировкой койки (приподнятое положение головного и ножного концов). Для снижения риска гематом и сером активное дренирование сохранялось от 3 до 6 суток. В послеоперационном периоде назначалась антибактериальная терапия.
В обязательном порядке рекомендовалось находиться в положении наклона головы и туловища вперед при вертикальном положении, в горизонтальном положении — полусидячее положение до 7–10 дней. Прописывалось ношение компрессионного бандажа от 2 до 5 месяцев в зависимости от грыжевого дефекта, ограничение физической нагрузки до 6 месяцев.
Сравнение двух одинаковых параметров в группах по количественным шкалам проводилась при помощи непараметрического критерия Манна — Уитни. С целью описания количественных показателей была использована форма M ± S для среднего значения и стандартного отклонения. Критерий Хи-квадрат Пирсона использовался для бинарных и номинальных показателей с целью определения статистической значимости различных значений. Непараметрический критерий Вилкоксона использовался в случаях, когда был необходим анализ динамики показателей для сравнения двух периодов.
Уровень значимости р < 0,05. Статистическая обработка данных проводилась с помощью расчетно-вычислительной программы IBM SPSS Statistics 26.0.
РЕЗУЛЬТАТЫ И ОБСУЖДЕНИЕ
Говоря о результатах, необходимо анализировать следующие категории:
- послеоперационные осложнения;
- эстетический компонент, удовлетворенность пациента, влияние на качество жизни;
- период реабилитации, нетрудоспособности, финансовые затраты.
Каждый пункт будет рассматриваться в отдельности. Количество и характер послеоперационных осложнений у пациентов представлены в таблице 4.
Таблица 4. Количество и характер послеоперационных осложнений
Table 4. Number and nature of postoperative complications
Характер послеоперационных осложнений | Количество (n = 17) | % |
Гематома | 1 | 5,88 |
Серома | 0 | 0 |
Некроз пупка | 1 | 5,88 |
Краевой некроз | 0 | 0 |
Грубый послеоперационный рубец | 0 | 0 |
Гнойно-воспалительные осложнения | 0 | 0 |
Как видно из таблицы 4, у 11,76 % пациентов имелись послеоперационные осложнения локального характера. Все осложнения были обнаружены на 2-е сутки послеоперационного периода. В одном случае отмечалась гематома эпигастральной области, связанная с обширной липосакцией и резким поднятием АД в послеоперационном периоде. После купирования высокого АД, проведения консервативной терапии, усиленной компрессии в эпигастральной области увеличения размера гематомы отмечено не было. Наблюдалась самостоятельная резорбция гематомы в течение 1 мес. Некроз пупка произошел у пациентки с ожирением 3-й степени, с многодефектовой вентральной грыжей срединной локализации больших размеров, в частности в области пупка (размер пупочной грыжи 15×8 см). В течение 2,5 месяца выполнялось консервативное лечение пупка в амбулаторных условиях; пупок удалось восстановить.
ЭСТЕТИЧЕСКИЙ КОМПОНЕНТ И УДОВЛЕТВОРЕННОСТЬ ПАЦИЕНТОВ
В результате симультанного хирургического подхода в лечении деформаций передней брюшной стенки достигнут оптимальный эстетический эффект. Восстановлены пропорции фигуры, удалены кожно-жировые избытки, скорректирован грыжевой дефект и выполнено укрепление мышечно-апоневротического каркаса. Все пациенты остались довольны полученным эстетическим результатом; отношение к вышеуказанным осложнениям носило адекватный характер.
Пациенты отмечали улучшение качества жизни, так как выраженная деформация передней брюшной стенки влияла на их профессиональную и социальную жизнь, снижала двигательную активность и отрицательно сказывалась на психоэмоциональном состоянии.
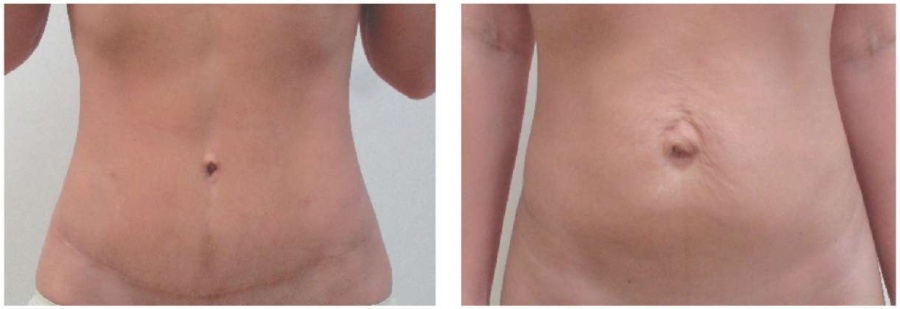
Пациент А. Дряблость и избыток кожи в околопупочной области. Диастаз прямых мышц живота. Пупочная грыжа.
Выполнены: абдоминопластика, пластика пупочной грыжи местными тканями.
Масса удаленного кожно-жирового лоскута 206 г. Результат через 1 год.
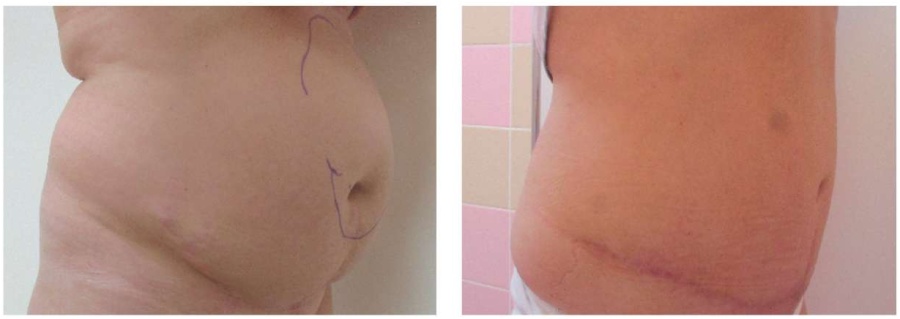
Пациент Б. Ожирение 3-й степени. Дряблый живот. Диастаз прямых мышц живота. Вентральная грыжа срединной локализации больших размеров.
Выполнены: абдоминопластика с липосакцией. Грыжесечение, пластика сетчатым протезом ULTRAPRO по методике Inlay. Масса кожно-жирового лоскута 1160 г. Объем липосакции 1600 мл.
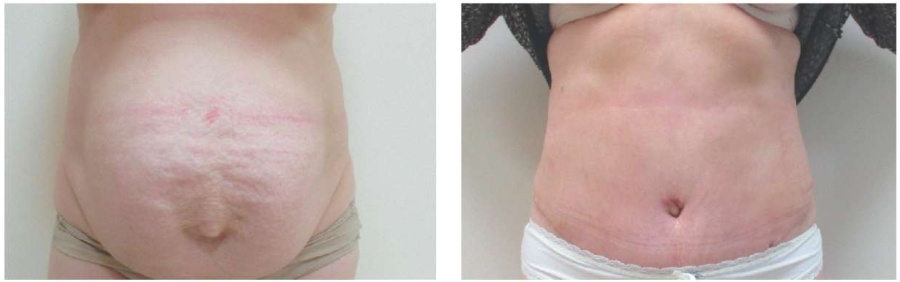
Пациент В. Ожирение 3-й степени. Дряблый живот, кожно-жировой фартук. Вентральная грыжа срединной локализации больших размеров.
Выполнены: абдоминопластика с липосакцией. Грыжесение, пластика сетчатым протезом ULTRAPRO по методике Inlay. Масса кожно-жирового лоскута 1290 г. Объем липосакции 750 мл.
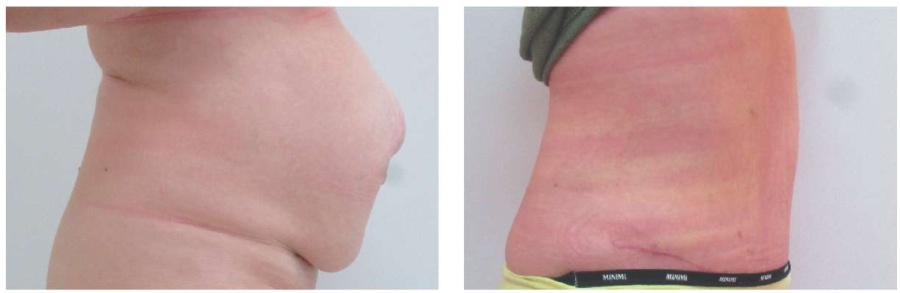
Пациент Г. Ожирение 3-й степени. Дряблый живот, кожно-жировой фартук. Многодефектовая вентральная грыжа срединной локализации больших размеров.
Выполнены: абдоминопластика с липосакцией. Грыжесение, пластика сетчатым протезом ULTRAPRO по методике Onlay. Масса кожно-жирового лоскута 575 г. Объем липосакции 600 мл.
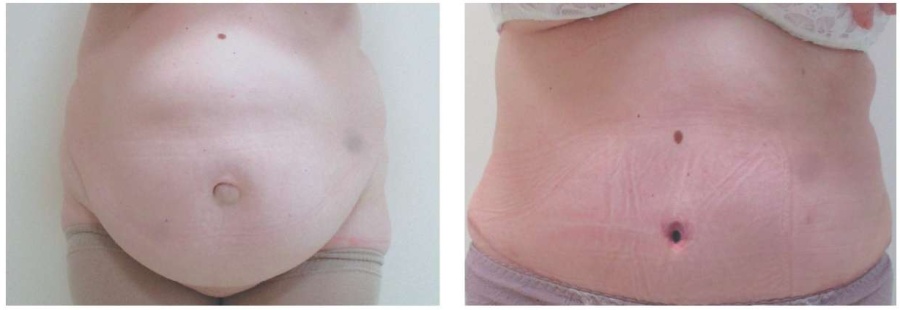
Пациент Д. Ожирение 3-й степени. Дряблый живот, кожно-жировой фартук. Многодефектовая вентральная грыжа срединной локализации больших размеров.
Выполнены: абдоминопластика с липосакцией. Грыжесение, пластика сетчатым протезом ULTRAPRO по методике Onlay. Масса кожно-жирового лоскута 2200 г. Объем липосакции 600 мл.
В данном случае произошел некроз пупка на вторые сутки послеоперационного периода. Результат через 2,5 мес.
ПЕРИОД РЕАБИЛИТАЦИИ, НЕТРУДОСПОСОБНОСТИ, ФИНАНСОВЫЕ ЗАТРАТЫ
Перевязки назначались на 5-е и 8-е сутки; снятие швов — на 12-й день. Контрольные осмотры проводились один раз в неделю до 1 месяца, далее один раз в 3, 6 и 12 месяцев. При наличии осложнений количество перевязок соответственно увеличивалось. Ношение послеоперационного бандажа, ограничение физической нагрузки варьировалось от 1,5 до 5 мес. в зависимости от размера грыжевого дефекта и состояния мышечно-апоневротического слоя. Период нетрудоспособности составлял 2 недели.
При симультанной операции значительно сокращаются финансовые затраты как больницы, так и самого пациента.
ЗАКЛЮЧЕНИЕ
На современном этапе развития пластической хирургии сочетание грыжесения с абдоминопластикой является патогенетически обоснованным оперативным вмешательством у пациентов с комплексом проблем в области передней брюшной стенки.
При проведении симультанной герниоабдоминопластики был отмечен малый процент послеоперационных осложнений. Осложнения носили локальный характер и были успешно купированы посредством консервативной терапии и физиолечения.
Сочетанная операция позволяет сократить количество наркозов, госпитализаций, периодов нетрудоспособности. Абдоминопластика предоставляет удобный операционный доступ для выполнения грыжесения с пластикой сетчатым протезом. Прослеживалось значительное улучшение качества жизни пациентов.
Информированное согласие. Информированное согласие пациентов на публикацию своих данных получено.
Statement of informed consent. Written informed consent was obtained from the patients for publication of this case report and accompanying materials.
Информация о конфликте интересов. Конфликт интересов отсутствует.
Conflict of interest. The authors declare no conflict of interest.
Информация о спонсорстве. Данная работа не финансировалась.
Sponsorship data. This work is not funded.
Список литературы
1. Агапов Д.Г., Побережная А.В. Современные аспекты абдоминопластики. Sciences of Europe. 2017;(17-2):15–20.
2. Logan J.M., Broughton G. 2nd. Plastic surgery: understanding abdominoplasty and liposuction. AORN J. 2008;88(4):587–600; quiz 601–4. DOI: 10.1016/j.aorn.2008.07.018
3. Матвеев Н.Л., Макаров С.А., Куприянова А.С., Армашов В.П. Современные синтетические имплантаты в реконструктивной хирургии брюшной стенки. Вестник медицинского института «РЕАВИЗ»: реабилитация, врач и здоровье. 2020;3:74–84.
4. Blotta R.M., Costa S.D.S., Trindade E.N., Meurer L., Maciel-Trindade M.R. Collagen I and III in women with diastasis recti. Clinics (Sao Paulo). 2018;73:e319. DOI: 10.6061/clinics/2018/e319
5. Макаров И.В., Степанов П.Д., Степанов Д.Ю., Лопухов Е.С. Первый опыт применения подкожной эндоскопической пластики диастаза прямых мышц живота и пупочных грыж по методике Scola. Вестник медицинского института «РЕАВИЗ»: реабилитация, врач и здоровье. 2020;3:119–124.
6. Ramirez O.M. Abdominoplasty and abdominal wall rehabilitation: a comprehensive approach. Plast Reconstr Surg. 2000;105(1):425–35. DOI: 10.1097/00006534-200001000-00069
7. Асланов А.Д., Логвина О.Е., Калибатов Р.М., Куготов А.Х., Эдигов А.Т., Карданова Л.Ю. и др. Ненатяжная герниопластика и абдоминопластика у пациентов с морбидным ожирением. Московский хирургический журнал. 2020;2:45–53. DOI: 10.17238/issn2072-3180.2020.2.45-53
8. American Society of Plastic Surgeons. Plastic Surgery Statistics Report. [cited 2021 Dec 27]. Available from: www.plasticsurgery.org/documents/News/Statistics/2020/plastic-surgery-statistics-full-report-2020.pdf
9. Ahmed M., Mehboob M. Comparisons of onlay versus sublay mesh fixation technique in ventral abdominal wall incisional hernia repair. J Coll Physicians Surg Pak. 2019;29(9):819–22. DOI: 10.29271/jcpsp.2019.09.819
10. Hotta T.A. 2012 statistics for plastic surgical and nonsurgical procedures. Plast Surg Nurs. 2013;33(2):57–60. DOI: 10.1097/PSN.0b013e318294cf1d
11. Магеррамов Д.М., Медеубеков У.Ш. Хирургическая коррекция деформации передней брюшной стенки. Реальность и перспективы (обзор литературы). Вестник хирургии Казахстана. 2017;1:48–53.
12. Sazhin A., Zolotukhin I., Seliverstov E., Nikishkov A., Shevtsov Y., Andriyashkin A., et al. Prevalence and risk factors for abdominal wall hernia in the general Russian population. Hernia. 2019;23(6):1237–42. DOI: 10.1007/s10029-019-01971-3
13. AhmedAlenazi A., Alsharif M.M., Hussain M.A., Alenezi N.G., Alenazi A.A., Almadani S.A., et al. Prevalence, risk factors and character of abdominal hernia in Arar City, Northern Saudi Arabia in 2017. Electron Physician. 2017;9(7):4806–11. DOI: 10.19082/4806
14. Адамян Р.Т., Велиханов Р.Р., Даштоян Г.Э. Хирургические аспекты лечения грыж передней брюшной стенки в сочетании с абдоминоптозом. Пластическая хирургия и эстетическая медицина. 2019;4:50–3. DOI: 10.17116/plast.hirurgia201904150
15. Cobb W.S. A Current review of synthetic meshes in abdominal wall reconstruction. Plast Reconstr Surg. 2018;142(3 Suppl):64S–71S. DOI: 10.1097/PRS.0000000000004857
16. Iljin A., Antoszewski B., Zieliński T., Skulimowski A., Szymański D., Strzelczyk J. Sublay or onlay incisional hernia repair along with abdominoplasty: which is better? Long-term results. Hernia. 2019;23(4):757–65. DOI: 10.1007/s10029-019-01914-y
17. Ширанов А.Б., Чумбуридзе И.П., Штильман М.Ю., Орехов А.А. Тактика ведения больных с послеоперационными вентральными грыжами и ожирением. Здоровье и образование в XXI веке. 2017;19(11):92–6. DOI: 10.26787/nydha-2226-7425-2017-19-11
Об авторах
М. В. ТимербулатовРоссия
Тимербулатов Махмуд Вилевич — д.м.н., профессор, кафедра факультетской хирургии
Республика Башкортостан, Уфа
А. С. Шорнина
Россия
Шорнина Анна Сергеевна — кафедра факультетской хирургии
Республика Башкортостан, Уфа
Р. А. Лихтер
Россия
Лихтер Ростислав Альбертович — к.м.н., хирургический центр
Республика Башкортостан, Уфа
А. Э. Каипов
Россия
Каипов Артур Эрикович — кафедра сердечно-сосудистой и эндоваскулярной хирургии
Республика Татарстан, Казань
Рецензия
Для цитирования:
Тимербулатов М.В., Шорнина А.С., Лихтер Р.А., Каипов А.Э. Коррекция передней брюшной стенки у пациентов с вентральной грыжей срединной локализации. Креативная хирургия и онкология. 2022;12(4):301-308. https://doi.org/10.24060/2076-3093-2022-12-4-301-308
For citation:
Timerbulatov M.V., Shornina A.S., Lihter R.A., Kaipov A.E. Anterior abdominal wall reconstruction in patients with midline ventral hernia. Creative surgery and oncology. 2022;12(4):301-308. (In Russ.) https://doi.org/10.24060/2076-3093-2022-12-4-301-308


































