Перейти к:
Рубцовый стеноз трахеи — путь длиною в жизнь
https://doi.org/10.24060/2076-3093-2024-14-4-345-350
Аннотация
Введение. Трахеостомия как операция, обеспечивающая проходимость дыхательных путей, известна с античных времен. В настоящее время принято считать, что развитие не идиопатического рубцового стеноза трахеи происходит в течение 6 недель после проведения искусственной вентиляции легких. При обращении пациента с характерным анамнезом и жалобами диагностика рубцового стеноза трахеи не должна представлять значимых трудностей.
Цель исследования. В данном исследовании представлена серия наблюдений за пациентами, которым в детском возрасте выполнена трахеостомия, а рубцовый стеноз трахеи диагностирован лишь через 35 и более лет с момента появления симптома обструкции дыхательных путей.
Материал и методы. В исследование включены 5 пациентов в возрасте от 43 до 63 лет, 2 мужчин и 3 женщины. Всем пациентам в детском возрасте выполнена трахеостомия и последующая деканюляция. Более 35 лет пациентов наблюдали с диагнозом «бронхиальная астма». После верификации стеноза трахеи всем пациентам выполнена циркулярная резекция трахеи.
Результаты и обсуждение. Время операции составило от 110 до 240 мин. Осложнений, требующих повторного хирургического лечения, не было. У всех пациентов достигнуто заживление трахеального анастомоза. Сроки послеоперационной госпитализации составили от 10 до 15 суток. Число осложнений со стороны трахеи остается на уровне 0,2–25 %. Дебют клинической картины стеноза трахеи происходит в первые месяцы после деканюляции. При применении методов функциональной диагностики имеет место картина бронхообструкции, что и выступает причиной назначения пациентам ингаляционной терапии различными группами бронхолитических и противовоспалительных препаратов. Наиболее информативные методы инструментальной диагностики заболеваний трахеи — ларинготрахеоскопия и компьютерная томография.
Заключение. Трахеостомия или искусственная вентиляция легких в анамнезе у пациента с жалобами на затрудненное дыхание должны быть подозрительны в плане развития рубцового стеноза трахеи.
Ключевые слова
Для цитирования:
Печетов А.А., Вишневская Г.А., Волчанский Д.А., Леднев А.Н., Данилов И.И., Гулова Н.В. Рубцовый стеноз трахеи — путь длиною в жизнь. Креативная хирургия и онкология. 2024;14(4):345-350. https://doi.org/10.24060/2076-3093-2024-14-4-345-350
For citation:
Pechetov A.A., Vishnevskaya G.A., Volchanski D.A., Lednev A.N., Danilov I.I., Gulova N.V. Cicatricial Tracheal Stenosis — A Long-Life Journey. Creative surgery and oncology. 2024;14(4):345-350. (In Russ.) https://doi.org/10.24060/2076-3093-2024-14-4-345-350
ВВЕДЕНИЕ
Широкое внедрение трахеостомии в медицинскую практику было связано с эпидемией дифтерии у детей в 30-х годах прошлого столетия [1]. Во второй половине XX в. опубликованы первые работы, посвященные осложненному течению данной операции в виде рубцового стеноза трахеи (РСТ) и попыткам его лечения [2]. В настоящее время посттрахеостомический или постинтубационный стеноз подскладочного отдела гортани, трахеи, главных бронхов, отражает высокую эффективность оказания реанимационных мероприятий населению при различных заболеваниях и травмах. За многие годы, начиная с 60-х годов ХХ века, хирургия РСТ прошла длительное развитие, приобретя новые возможности диагностики, высокий уровень хирургического лечения и анестезиологического обеспечения. В настоящее время проведение трахеостомии по четким показаниям, в плановом порядке и с эндоскопической ассистенцией позволило значимо снизить число осложнений [3]. Свой бесценный вклад в хирургию трахеи внесли М. И. Перельман, О. М. Авилова, Л. К. Богуш, В. Г. Зенгер, В. Д. Паршин, G. H. Grillo F. G. Pearson, L. Counrad и т. д. [2][4–8]. При анализе сроков развития стеноза трахеи M. Maddaus и F. G. Pearson пришли к выводу, что наиболее часто симптомы рубцового стеноза трахеи манифестируют в течение 1–6 недель после декануляции [5]. В исследовании В. Д. Паршина (2003) срок от появления первых симптомов затруднения дыхания до постановки диагноза и лечения в большинстве наблюдений составил от 7 до 60 суток, и лишь у 3 пациентов стеноз трахеи был диагностирован через 13 лет, 21 год и 27 лет после трахеостомии, выполненной в детском возрасте [4]. Данных о более длительном течении заболевания в литературе найдено не было.
МАТЕРИАЛ И МЕТОДЫ
С 2012 по 2024 г. в отделении пролечено 318 пациентов со стенотическим заболеванием трахеи. У 74,7 % пациентов причинами развития стеноза стала ИВЛ, 55,1 % перенесли трахеостомию. Средний срок от выявления заболевания до поступления на лечение в отделение был в среднем 1,5–3 месяца, в срок, превышающий 35 лет и более после перенесенной трахеостомии, поступили пятеро пациентов (табл. 1).
Срок канюленосительства был от 3 до 60 месяцев. Две пациентки имеют в анамнезе нормальные срочные роды в возрасте 25–34 лет и имеют по двое детей.
Трем пациенткам диагноз стеноза трахеи был установлен в детстве. Так, у одной пациентки предоставлена соответствующая медицинская документация, датируемая 1968 и 1977 годами соответственно (рис. 1).
У двоих пациентов стеноз трахеи стал случайной диагностической находкой при проведении мультиспиральной компьютерной томографии органов грудной клетки (МСКТ ОГК) для исключения COVID-19.
В качестве основных методов диагностики стеноза трахеи пациентам выполнены: МСКТ-исследование, позволяющее оценить основные подлежащие анатомические структуры шеи и грудной клетки, при необходимости проследить индивидуальную анатомию сосудов грудной клетки и смежных органов (рис. 2, 3), а также — ларинготрахеоскопия.
Ларинготрахеоскопия позволяет достоверно оценить функциональную сохранность гортани, локализацию, диаметр и протяженность стенотического участка, его вид, состояние слизистой трахеи, а также — морфоанатомические особенности самой трахеи (рис. 4). Стеноз трахеи у всех пациентов локализовался в шейном отделе.
Всем пациентам в качестве радикального хирургического метода лечения, позволяющего достоверно восстановить анатомическую проходимость дыхательных путей, выполнена циркулярная резекция трахеи.
|
№ |
Пол/возраст |
Возраст на момент трахеостомии |
Причина трахеостомии |
Перенесенные в течение жизни операции |
Срок от начала заболевания до рад. операции |
|
1 |
Ж. 61 г. |
6 лет |
Инородное тело в гортани |
Трахеостомия (1966) Пластика трахеи (1968) |
55 лет |
|
2 |
М. 63 г. |
9 лет |
Отек гортани |
Аневризма яремной вены справа Трахеостомия (1969) Пластика трахеи (1969) Имплантация экс (2014) |
54 года |
|
3 |
Ж. 53 г. |
1 год 3 мес. |
Ложный круп |
Трахеостомия (1964) Пластика трахеи (1968) Ретрахеостомия (1969) Пластика ДМЖП (1969) Пластика трахеи (1970) Ретрахеостомия (2017) Пластика МК и ТК клапанов по ДеВега, РЧА (2017) |
52 года |
|
|
Ж. 61 г. |
10 мес. |
Химический ожег трахеи |
Трахеостомия (1962) Пластика трахеи (1965) |
60,5 года |
|
5. |
М. 43 г. |
9 мес. |
Отек гортани |
Трахеостомия (1981), деканюлирован в 1986 г. |
38 лет |
Таблица 1. Краткая характеристика пациентов, страдающих РСТ более 50 лет
Table 1. Summary of patients with over 50-years-history of cicatricial tracheal stenosis

Рисунок 1. Справки о наблюдении пациентки оториноларингологом по месту жительства
Figure 1. Medical report from the local ENT specialist regarding the patient’s condition
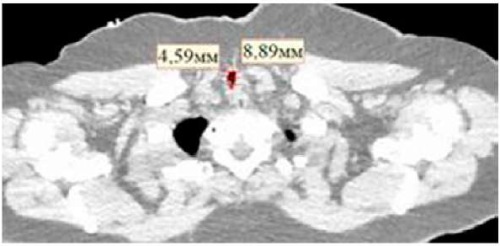
Рисунок 2. МСКТ ОГК, аксиальный срез. В шейном отделе трахея деформированная. Просвет трахеи в зоне максимального сужения 4,59×8,89 мм
Figure 2. Chest CT scan, axial view: the trachea is deformed in the cervical region. The minimal tracheal lumen measures 4.59 × 8.89 mm
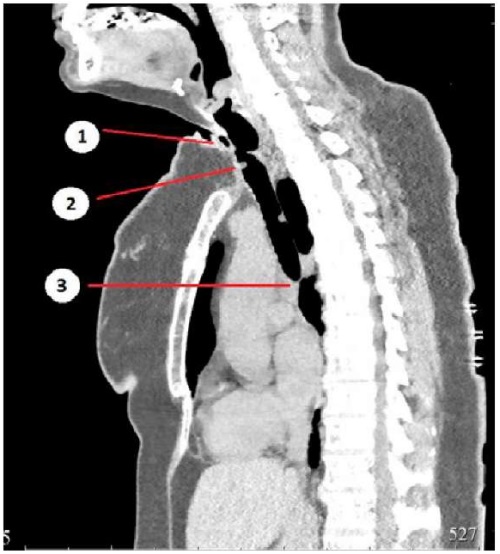
Рисунок 3. МСКТ ОГК, сагиттальный срез: в области бывшей трахеостомы дивертикулоподобный карман (1), ниже трахеостомы — зона стеноза (2). В грудном отделе визуализируются сгустки слизи (3)
Figure 3. Chest CT scan, sagittal view: the diverticulum pouch (1) is observed in the area of a previous tracheostomy, with a stenosis below the tracheostomy (2). Mucus plugs are visualized in the thoracic region (3)
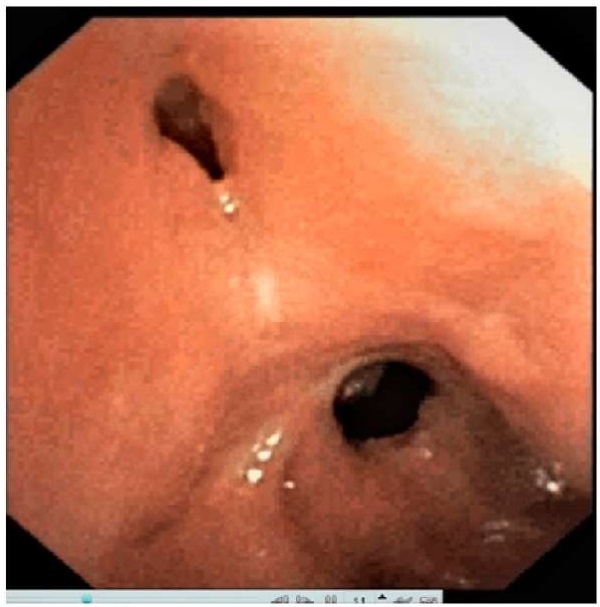
Рисунок 4. Эндофото. Визуализируется устье дивертикулоподобного слепого кармана, зона рубцового стеноза трахеи, тотчас ниже которой единичные грануляции
Figure 4. Endoscopic image: the orifice of diverticulum blind pouch, zone of cicatricial tracheal stenosis with isolated granulations just below
РЕЗУЛЬТАТЫ
После проведения операции все пациенты прослежены в срок от 2 месяцев до 3 лет. Время операции циркулярной резекции трахеи составило от 110 до 240 мин, в послеоперационном периоде трем пациентам подбородочная фиксация осуществлена шейным ортезом, у двух — при помощи фиксации лигатурой. Протяженность резекции трахеи варьировала от 2,5 до 3,5 см.
Послеоперационный период во всех наблюдениях протекал гладко. Все пациенты были пробуждены на операционном столе, на самостоятельном дыхании переведены для дальнейшего наблюдения в ОРИТ. Осложнений, требующих повторного хирургического лечения, не было. Летальных исходов не установлено. Всем пациентам в качестве контрольного исследования в сроки от 8 до 12 суток проведена повторная ларинготрахеоскопия. У 100 % пациентов после хирургического лечения достигнут положительный результат — подтверждено заживление трахеального анастомоза и восстановлена анатомическая проходимость дыхательных путей (рис. 5).
Продолжительность госпитализации после проведенного лечения составила 10–15 суток. Все пациенты отметили значимое улучшение общего состояния, повышение толерантности к физической нагрузке. В данные сроки наблюдения случаев рецидива заболевания не установлено.
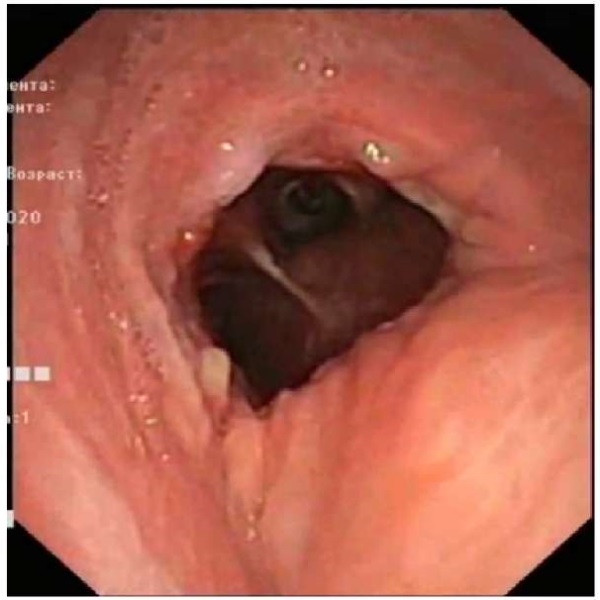
Рисунок 5. Удовлетворительное состояние трахеального анастомоза. Просвет трахеи в зоне анастомоза соответствует истинному просвету трахеи
Figure 5. Satisfactory tracheal anastomosis. The lumen of the trach
ОБСУЖДЕНИЕ
Трахеостомия как жизнеспасающая операция известна с давних времен. Впервые показания и противопоказания к выполнению операции сформулировал сэр Морелл Маккензи в 1888 г. [6]. Широкое внедрение трахеостомии в ежедневную практику по оценкам разных авторов начато в 30–40-е годы прошлого столетия [1][2]. Многие десятилетия трахеостомия по Бьёрк была базовой операцией у взрослых и детей. Данный вид трахеостомии с выкраиванием и ротацией трахеального лоскута имел хороший непосредственный результат, однако часто приводил к формированию стеноза в области трахеостомы [2][4][5][7].
Внедрение мини-инвазивной программируемой трахеостомии, 2-х манжеточных трахеостомических трубок с возможностью санации надманжеточного пространства, профилактика аспирации содержимого ЖКТ, эндоскопический контроль за состоянием трахеи способствовали снижению числа осложнений после манипуляции и показаний к длительной ИВЛ [2][6–9].
По оценкам разных авторов число осложнений со стороны трахеи остается на уровне 0,2–25 %, некоторые авторы приводят более высокий процент осложнений — до 51 % [1][7][10]. Столь значительная разница в статистических данных, по-видимому, связана с отсутствием критериев учета осложнений и разными сроками манифестации стеноза трахеи. Дебют клинической картины стеноза трахеи, как правило, происходит в первые 2–3 месяца после деканюляции [4][5][11][12]. А. В. Инкина с соавторами считает, что после удаления трахеостомической трубки пациент в течение 3 месяцев должен быть под наблюдением врача по месту жительства с целью выявления формирующегося стеноза трахеи, однако манифестация стенотического поражения возможна и в более поздние сроки [13].
Наличие в анамнезе трахеостомии, длительной ИВЛ или операций с применением ИВЛ должны быть учтены врачами общей практики при появлении жалоб на одышку, появлении шумного дыхания. При этом необходимо использовать методы прямой визуализации для оценки состояния трахео-бронхиального дерева. Наиболее информативные методы инструментальной диагностики заболеваний трахеи — ларинготрахеоскопия и компьютерная томография. Широкое применение непрямой ларингоскопии в оториноларингологии позволяет поставить диагноз пациентам со стенотическими заболеваниями гортани и шейного отдела трахеи, однако при локализации рубцового поражения в грудном отделе трахеи необходимо выполнение полноценной трахеоскопии и КТ органов грудной клетки [2][4][5][7][12]. При применении у пациентов с наличием стеноза трахеи методов функциональной диагностики (спирометрии) имеет место картина бронхообструкции, что и выступает причиной назначения пациентам ингаляционной терапии различными группами бронхолитических и противовоспалительных препаратов (иГКС, агонисты β2-адренорецепторов), имеющей временный эффект.
Более чем за 50-летний опыт операций хирургия трахеи до сих пор не утратила статус хирургии высокого риска, однако отказ от хирургического лечения у подобных пациентов приводит к их инвалидизации, в некоторых случаях требует выполнения экстренной ретрахеостомии и становится причиной пожизненного канюленосительства.
ЗАКЛЮЧЕНИЕ
Возникновение одышки и/или стридорозного дыхания у пациентов, в анамнезе которым выполнена трахеостомия или проводилось ИВЛ, может быть следствием развития грозного осложнения данных жизнеспасающих манипуляций — рубцового стеноза трахеи. Рутинным методом для выявления рубцового стеноза трахеи может быть компьютерная томография и эндоскопическое исследование (ларингоскопия или трахеоскопия). Необходимо создание алгоритмов наблюдения и информирование врачей общей практики об особенностях ведения пациентов с трахеостомией и ИВЛ в анамнезе. Хирургия трахеи постоянно требует новых решений, высокой хирургической техники и дисциплины хирургов. Следует помнить, что операции на трахее — операции одного шанса.
Список литературы
1. Солдатский Ю.Л., Денисова О.А., Витковская И.П., Круговская Н.Л. Современные причины трахеостомии у детей. Вестник оториноларингологии. 2021;86(1):36–40. DOI: 10.17116/otorino20218601136
2. Grillo H. Surgery of the trachea. London; 2004.
3. Perez-Ruiz E., Caro P., Perez-Frias J., Cols M., Barrio I., Torrent A., et al. Paediatric patients with a tracheostomy: a multicentre epidemiological study. Eur Respir J. 2012;40(6):1502–7. DOI: 10.1183/09031936.00164611
4. Pearson F.G., Andrews M.J. Detection and management of tracheal stenosis following cuffed tube tracheostomy. Ann Thoracic Surg. 1971;12:359–74. DOI: 10.1016/s0003-4975(10)65137-5
5. Stauffer J.L., Olson D.E., Petty T.L. Complications and consequences of endotracheal intubation and tracheotomy. A prospective study of 150 critically ill adult patients. Am J Med. 1981;70(1):65–76. DOI: 10.1016/0002-9343(81)90413-7
6. Courand L., Hafes A. Asquired and non-neoplastic subglottic stenosis — in International Trends in General Thorasic Surgery. Philadelphia: WB Sauders;1987.
7. Паршин В.Д. Хирургия трахеи. М.: Альди-Принт; 2010.
8. Паршин В.Д. Хирургия рубцовых стенозов. М.: Медицина; 2003.
9. Kandakure V.T., Mishra S., Lahane V.J. Management of posttraumatic laryngotracheal stenosis: our experience. Indian J Otolaryngol Head Neck Surg. 2015;67(3):255–60. DOI: 10.1007/s12070-014-0808-1
10. Maddaus M., Pearson F.G. Postintubation injury. In: Pearson F.G., editor. Thoracic surgery. Churchill Livingstone; 1995. P. 251–65.
11. Körber W., Laier-Groeneved G., Criée C.P. Endotracheal complications after long-term ventilation. Noninvasive ventilation in chronic thoracic diseases as an alternative to tracheostomy. Med Klin (Munich). 1999;94(1 Spec No):45–50. PMID: 10373736
12. Зайцев А.Ю., Светлов В.А., Дубровин К.В., Полякова Ю.В., Шепетовская Н.Л. История хирургической и нехирургической интубации трахеи. От тростинки до видеосигнала. Хирургия. Журнал им. Н.И. Пирогова. 2021;1:98–105. DOI: 10.17116/hirurgia202101198
13. Инкина А.В., Наседкин А.Н., Грачев Н.С. Деканюляция. Три шага успеху. Health, Food & Biotechnology. 2019;1(2):11–6. DOI: 10.36107/hfb.2019.i2.s165
Об авторах
А. А. ПечетовРоссия
Печетов Алексей Александрович — к.м.н., отделение торакальной хирургии
Москва
Г. А. Вишневская
Россия
Вишневская Галина Александровна — д.м.н., ведущий научный сотрудник, отделение торакальной хирургии
Москва
Д. А. Волчанский
Россия
Волчанский Дмитрий Александрович — к.м.н., отделение торакальной хирургии
Москва
А. Н. Леднев
Россия
Леднев Алексей Николаевич — к.м.н., отделение торакальной хирургии
Москва
И. И. Данилов
Россия
Данилов Илья Игоревич — отделение торакальной хирургии
Москва
Н. В. Гулова
Россия
Гулова Наталия Владимировна — отделение торакальной хирургии
Москва
Рецензия
Для цитирования:
Печетов А.А., Вишневская Г.А., Волчанский Д.А., Леднев А.Н., Данилов И.И., Гулова Н.В. Рубцовый стеноз трахеи — путь длиною в жизнь. Креативная хирургия и онкология. 2024;14(4):345-350. https://doi.org/10.24060/2076-3093-2024-14-4-345-350
For citation:
Pechetov A.A., Vishnevskaya G.A., Volchanski D.A., Lednev A.N., Danilov I.I., Gulova N.V. Cicatricial Tracheal Stenosis — A Long-Life Journey. Creative surgery and oncology. 2024;14(4):345-350. (In Russ.) https://doi.org/10.24060/2076-3093-2024-14-4-345-350


































