Перейти к:
Лапароскопическое удаление мезотелиальной кисты большого сальника: клинический случай
https://doi.org/10.24060/2076-3093-2025-15-1-79-84
Аннотация
Введение. Мезотелиальная киста брюшной полости (МКБП) является разновидностью мезентериальных кист мезотелиального происхождения. Дифференциальная диагностика у пациентов с МКБП и наличием в анамнезе дивертикулярной болезни крайне затруднительна и требует применения правильного диагностического алгоритма.
Материалы и методы. Представлен случай кистозного образования большого сальника у пациента 39 лет. Предварительный диагноз выставлен на основании ультразвукового исследования и данных компьютерной томографии органов брюшной полости с внутривенным контрастированием. Результаты. Больному было выполнено лапароскопическое удаление кистозного новообразования большого сальника. Интраоперационная картина подтвердила наличие четко выраженной кистозной опухоли, исходящей из пряди большого сальника. Гистологическое исследование: макроскопическое описание — тонкостенное образование студенистой консистенции, округлой формы, диаметром 8,5 см. Наружная поверхность блестящая, полупрозрачная, с инъекцией сосудов, небольшим количеством жировой клетчатки и кровоизлияниями красно-бурого цвета. Содержимое кисты желтоватого цвета. Внутренняя поверхность полупрозрачная с тяжами белого цвета и инъекцией сосудов. Толщина стенки от 0,1 до 0,3 см. Микроскопическое описание: фрагменты жировой ткани с прослойками фиброзной ткани, выстланные на отдельных участках мезотелием. Морфология не противоречит диагнозу кисты большого сальника.
Обсуждение. Описанный клинический случай продемонстрировал, что дифференциальная диагностика у пациентов с МКБП и наличием в анамнезе дивертикулярной болезни крайне затруднительна и требует применения правильного диагностического алгоритма. Тщательная предоперационная подготовка и оценка хирургических рисков позволили выполнить хирургическое вмешательство с применением лапароскопических технологий.
Заключение. Клинический случай демонстрирует, что лапароскопический доступ при подобных новообразованиях должен быть приоритетным для хирурга. Необходимо проводить тщательную дифференциальную диагностику перед оперативным вмешательством.
Ключевые слова
Для цитирования:
Трищенков С.Ю., Нековаль В.М., Рзаев Р.Т., Балабан В.В., Царьков П.В. Лапароскопическое удаление мезотелиальной кисты большого сальника: клинический случай. Креативная хирургия и онкология. 2025;15(1):79-84. https://doi.org/10.24060/2076-3093-2025-15-1-79-84
For citation:
Trishchenkov S.Yu., Nekoval V.M., Rzaev R.T., Balaban V.V., Tsarkov P.V. Laparoscopic Removal of a Mesothelial Cyst of the Greater Omentum: Clinical Case. Creative surgery and oncology. 2025;15(1):79-84. (In Russ.) https://doi.org/10.24060/2076-3093-2025-15-1-79-84
ВВЕДЕНИЕ
Мезотелиальная киста брюшной полости (МКБП) является разновидностью мезентериальных кист мезотелиального происхождения. Согласно классификации МКБП Perrot выделяют доброкачественные кистозные мезотелиомы и злокачественные кистозные мезотелиомы, относящиеся к мезентериальным кистам (МК) мезотелиального происхождения. Другими типами мезентериальных кист являются непанкреатические псевдокисты, дермоидные кисты и кисты лимфатического, энтерального или урогенитального происхождения, а также истинные кисты большого сальника [1].
МКБП встречается крайне редко — в литературе описано всего около 900 случаев в период с 1980 года по настоящее время, из которых в 4 случаях была обнаружена истинная киста большого сальника [2–4]. Размеры кист колеблются от 3 до 40 см [2–6]. Увеличение данных образований в размерах приводит к усилению клинических проявлений, в частности возникновению болевого синдрома. Перфорация или нагноение кистозного новообразования в брюшной полости может стать причиной развития разлитого перитонита. В диагностике значимую помощь оказывают ультразвуковое исследование (УЗИ) и компьютерная томография (КТ) органов брюшной полости с контрастированием [2][4].
Характерным морфологическим признаком так называемых истинных кист большого сальника является выстилание полости слоем эндотелия. Дермоидные кисты представлены сквамозным эпителием и могут состоять из волос, зубов и жирового содержимого. Ложные кисты большого сальника возникают после тупых травм передней брюшной стенки [5]. Наш клинический случай лапароскопического удаления мезотелиальной кисты большого сальника является вторым среди описанных в отечественной литературе. Особенностью нашего клинического наблюдения является наличие у пациента в анамнезе дивертикулярной болезни, что не позволяло исключить дивертикулы Меккеля и достоверно определить место происхождения кистозной опухоли.
МАТЕРИАЛЫ И МЕТОДЫ
Клиническое наблюдение
Мужчина 39 лет обратился в Клинику колопроктологии и малоинвазивной хирургии МГМУ им. Сеченова за консультацией в связи с наличием у него в анамнезе дивертикулеза толстой кишки. При дообследовании пациента выявлено кистозное образование брюшной полости. Была выполнена компьютерная томография органов брюшной полости и малого таза (рис. 1).
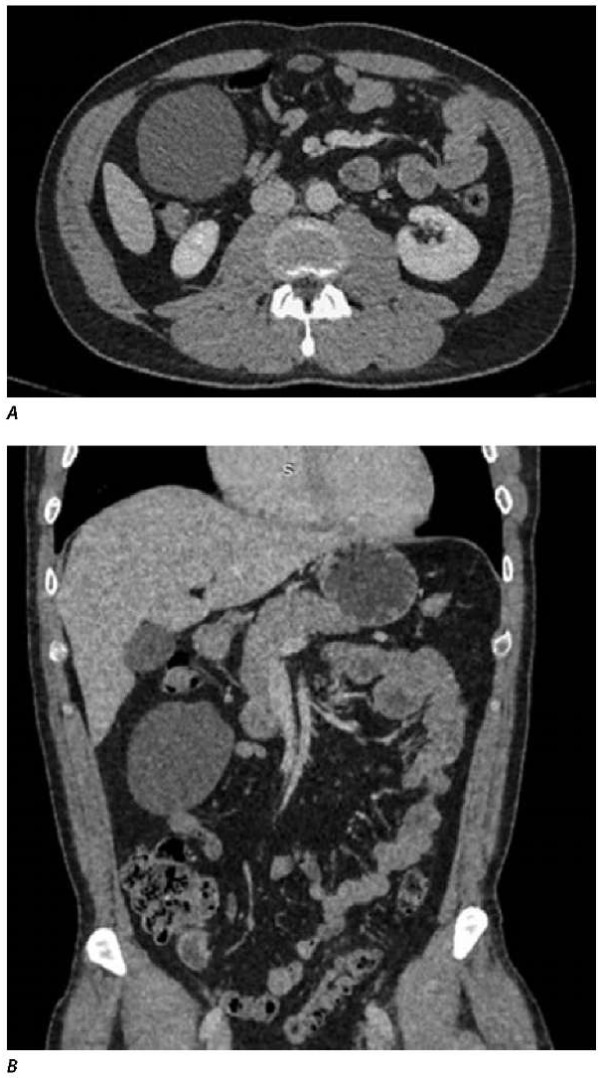
Рисунок 1. КТ-картина кистозного образования брюшной полости в аксиальной и фронтальной плоскостях (А и В)
Figure 1. CT scan of the abdominal cystic mass in the axial and frontal planes (A and B)
В толстой кишке, в том числе в правой ее половине, определяются множественные дивертикулы. Параколическая клетчатка в правой половине толстой кишки без признаков уплотнения. В правых отделах брюшной полости на уровне мезогастрия определяется овоидной формы жидкостное образование плотностью +14HU, размерами до 64×72×96 мм. Образование передней стенкой прилежит к большому сальнику, задней и нижней стенкой — к петлям тонкой кишки и восходящему отделу толстой кишки, верхней стенкой — к печеночному изгибу толстой кишки. Образование не накапливает контрастный препарат.
Было принято решение дополнительно провести КТ-исследование на фоне перорального контрастирования для исключения сообщения образования с прилежащими отделами тонкой и толстой кишки. Признаков сообщения контрастированных петель тонкой и толстой кишки с просветом образования не выявлено.
Учитывая полученные данные, обнаружены КТ-признаки внеорганного жидкостного образования правых отделов брюшной полости, предположительно исходящего из листков брюшины (вероятнее всего, расположенного в структуре большого сальника).
РЕЗУЛЬТАТЫ
После предоперационной подготовки пациенту выполнено лапароскопическое удаление кистозного образования большого сальника. Оптический троакар был установлен в параумбиликальной области слева. При ревизии в области восходящей и поперечно-ободочной кишки визуализировано кистозное образование до 10 см, покрытое прядью большого сальника (рис. 2). В правой и левой подвздошной областях установлены рабочие троакары, а также троакар ассистента в левом подреберье (схема расстановки схожа со схемой расстановки для резекции правых отделов толстой кишки). Кистозное образование мобилизовано по всем стенкам с резекцией пряди большого сальника. Истинной сосудистой ножки в ходе выделения выявлено не было. По всей видимости, кровоснабжение данного образования обеспечивали сосудистые ветки пряди большого сальника. Препарат помещен в контейнер, выведен в мини-лапаротомный разрез длиной 10 см (в месте введения оптического троакара). Выполнена аспирация кисты непосредственно в контейнере — получено 100 мл светлой прозрачной серозной жидкости. В ложе кистозной опухоли установлен дренаж.
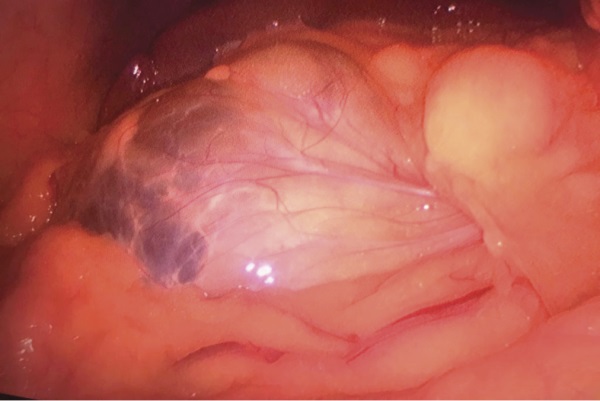
Рисунок 2. Интраоперационный вид опухоли
Figure 2. Intraoperative view of the tumor
Послеоперационный период протекал гладко. Дренаж извлечен на 3-е сутки. На 7-е сутки пациент выписан из стационара. Гистологическое исследование: макроскопическое описание — тонкостенное образование студенистой консистенции, округлой формы, диаметром 8,5 см. Наружная поверхность блестящая, полупрозрачная, с инъекцией сосудов, небольшим количеством жировой клетчатки и кровоизлияниями красно-бурого цвета. Содержимое кисты желтоватого цвета. Внутренняя поверхность полупрозрачная, с тяжами белого цвета и инъекцией сосудов. Толщина стенки от 0,1 до 0,3 см (рис. 3). Микроскопическое описание — фрагменты жировой ткани с прослойками фиброзной ткани, выстланные на отдельных участках мезотелием. Морфология не противоречит диагнозу кисты большого сальника. При контрольном обследовании спустя 6 месяцев после операции данных за рецидив не получено.
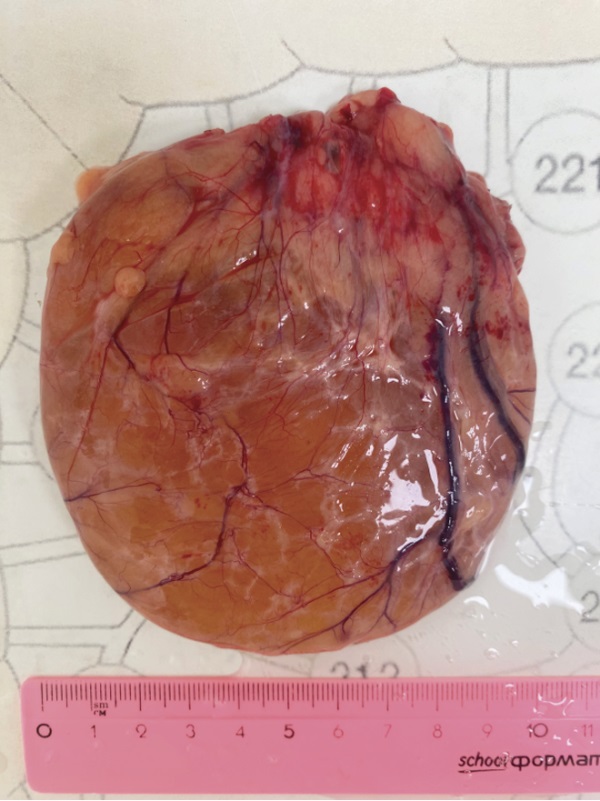
Рисунок 3. Удаленный препарат
Figure 3. The removed mass
ОБСУЖДЕНИЕ
Истинная киста большого сальника относится к разновидностям МКБП. В литературе описано 4 подобных клинических случая. У всех пациентов диагностика была затруднена и окончательный диагноз был установлен только после гистологического исследования [7]. Это связано с тем, что заболевание имело осложненное течение, сопровождалось выраженным болевым синдромом, а инструментальная диагностика ограничивалась лишь УЗИ органов брюшной полости с последующим хирургическим лечением [7].
Наш алгоритм диагностических исследований позволил поставить диагноз истинной кисты на первое место. Проведение КТ-исследования на фоне перорального контрастирования позволило нам исключить сообщение образования с прилежащими отделами тонкой и толстой кишки.
Описанный клинический случай продемонстрировал, что дифференциальная диагностика у пациентов с МКБП и наличием в анамнезе дивертикулярной болезни крайне затруднительна и требует применения правильного диагностического алгоритма. Тщательная предоперационная подготовка и оценка хирургических рисков позволила выполнить хирургическое вмешательство с применением лапароскопических технологий [8–17].
В отечественной литературе в 2012 году был описан клинический случай пациентки 60 лет, обратившейся в поликлинику ЦКБ УДП с жалобами на тяжесть в правом подреберье и тупые боли, возникающие при физической нагрузке. При проведении УЗИ и КТ брюшной полости выявлена киста брюшной полости, однако только по данным КТ определить, откуда исходит киста, не представлялось возможным (варианты: из сальника, брыжейки тонкой кишки, забрюшинного пространства). Пациентке было выполнено лапароскопическое удаление кисты брюшной полости.
При ревизии выявлено, что сальник полностью покрывает кисту. Осуществлена мобилизация кисты размером 6×4 см, исходящей из сальника. Произведено выделение кисты без нарушения ее целостности, сосудистая ножка клипирована дважды и пересечена. Киста погружена в контейнер, непосредственно в контейнере пунктирована, при этом отмечено светлое содержимое, и извлечена из брюшной полости через эпигастральный доступ. По данным гистологического исследования — мезотелиальная киста без признаков малигнизации [2]. Данный клинический случай полностью схож с нашим. Иных подобных публикаций в отечественной литературе найти не удалось.
В настоящем клиническом случае опухоль успешно удалена лапароскопическим доступом — это позволило провести адекватную ревизию брюшной полости и прецизионную мобилизацию образования из окружающих тканей.
МКБП являются результатом врожденного неполного сращения выстланных мезотелием поверхностей висцеральной брюшины, что, в свою очередь, объясняет их локализацию в большом сальнике, брыжейке тонкой и толстой кишки [18][19]. МКБП встречаются в основном у детей и молодых пациентов, в то время как у пожилых пациентов данное заболевание почти не диагностируется [18]. Результаты патоморфологического исследования показывают, что МКБП представляет собой тонкостенную однокамерную кисту с серозным содержимым [19]. Ее внутренняя поверхность выстлана плоскими, кубическими или столбчатыми мезотелиальными клетками, а стенка фиброзирована без каких-либо лимфатических или мышечных структур [3][19].
Результаты цитологического исследования показали, что жидкостное содержимое кистозного образования представлено округлыми клетками с правильными круглыми ядрами, заметными одиночными ядрышками и выраженной цитоплазмой [3]. Иммуногистохимическое исследование, в свою очередь, позволяет обеспечить более подробную характеристику мезотелиальных клеток, которые являются отрицательными для факторов VIII и CD31 и положительными для общего кератина, виментина и моноазида этидия в сложном клиническом случае [3][10][13].
Предоперационная диагностика МКБП крайне затруднительна ввиду низкой частоты встречаемости данных образований, а также из-за отсутствия специфической клинической картины, которая зависит от размера образования и в большинстве случаев не имеет специфических симптомов [3–5][20]. При увеличении размеров МКБП могут возникать патогномичные симптомы, обусловленные сдавливающим воздействием кисты на окружающие органы и ткани: боль в животе, вздутие, запоры, тошнота и рвота [3][6–8][20][21]. При клиническом обследовании можно обнаружить безболезненное при пальпации мягкое и эластичное образование в брюшной полости, относительно подвижное в поперечном направлении [3][21]. Киста может быть гигантских размеров, схожей с асцитом или опухолью яичника. Также может наблюдаться клиника острого живота из-за разрыва капсулы кистозной опухоли, клиника кишечной непроходимости в связи с инфицированием, кровоизлиянием или перекрутом МКБП [3][4][21]. Вариабельные, неспецифические и вялотекущие симптомы чаще встречаются у взрослых, в то время как картина острого живота проявляется в основном у детей [3].
Рентгенография органов брюшной полости с пассажем бария зачастую не имеет диагностической информативности [20][21]. Диагностическую ценность представляют УЗИ брюшной полости, компьютерная томография и магнитно-резонансная томография [19][22]. Данные методы позволяют оценить структуру кистозного образования, его истинные размеры, локализацию, отношение к окружающим органам и прилежащим структурам, а также особенности стенки и содержимого кисты [3][18–22].
ЗАКЛЮЧЕНИЕ
Таким образом, следует отметить, что МКБП должна рассматриваться в качестве дифференциального диагноза, когда у пациентов обнаруживается кистозная опухоль в брюшной полости. Радикальное хирургическое удаление данного новообразования является методом выбора; лапароскопический доступ при этом наиболее предпочтителен и безопасен — его преимущество заключается в минимальной инвазивности. Для исключения злокачественности новообразования и предупреждения осложнений может потребоваться резекция соседних органов [2][3][9][10][23]. Пункция кисты, транскутанное дренирование и марсупиализация — нежелательные варианты лечения, которые не следует проводить из-за их низкой эффективности и высокого риска осложнений [3][23][24].
Список литературы
1. de Perrot M., Bründler M., Tötsch M., Mentha G., Morel P. Mesenteric cysts. Toward less confusion? Dig Surg. 2000;17(4):323–8. DOI: 10.1159/000018872
2. Кочуков В.П., Ложкевич А.А., Островерхова Е.Г., Попова И.Э., Лозоватор А.Л., Бунин И.В. Киста большого сальника. Трудный пациент. 2012;10(1):34–5.
3. Prior-Rosas J.E., Mejía-Ruíz B., Magdaleno-Becerra B.A., Nava-Tenorio C.G., Alonso-Domínguez S.M., Botello-Ortiz G.E. Giant benign mesenteric cysts (mesothelioma and lymphangioma): A report of two cases. Int J Surg Case Rep. 2024;125:110587. DOI: 10.1016/j.ijscr.2024.110587
4. Stoupis C., Ros P.R., Abbitt P.L., Burton S.S., Gauger J. Bubbles in the belly: imaging of cystic mesenteric or omental masses. Radiographics. 1994;14(4):729–37. DOI: 10.1148/radiographics.14.4.7938764
5. Tsopozidi M., Kepertis C., Godosis D., Mouravas V., Demiri C., Spyridakis I. Laparoscopic-assisted excision of a huge polycystic omental lymphangioma in a 3 year old patient presenting with acute abdomen: case report and review. Pan Afr Med J. 2021;38:228. DOI: 10.11604/pamj.2021.38.228.26607
6. Abebe D.M., Nureta T.H., Gima T. A rare case of huge intra-abdominal cystic lymphangioma arising from rectovesical pouch; a case report. Int J Surg Case Rep. 2023;106:108275. DOI: 10.1016/j.ijscr.2023.108275
7. Alqurashi H.E., Alaryni A.A., Alsairafi R.A., Alharbi A.M., Alaqla A.A. Mesenteric cyst: a case report. Cureus. 2023;15(1):e34325. DOI: 10.7759/cureus.34325
8. Azimi B., Bagherian Lemraski S., Kouchak Hosseini S.P., Khoshnoudi H., Aghaei M., Haghbin Toutounchi A. Small bowel volvulus and mesenteric ischemia induced by mesenteric cystic lymphangioma in an adult and literature review; a case report. Int J Surg Case Rep. 2023;105:108083. DOI: 10.1016/j.ijscr.2023.108083
9. Shayesteh S., Salimian K.J., Fouladi D.F., Blanco A., Fishman E.K., Kawamoto S. Intra-abdominal lymphangioma: A case report. Radiol Case Rep. 2020;16(1):123–7. DOI: 10.1016/j.radcr.2020.10.052
10. Gagliardi F., Lauro A., Tripodi D., Amabile M.I., Palumbo P., Di Matteo F.M., et al. Mesenteric cyst with GI symptoms: a fluid approach to treatment—case report and literature review. Dig. Dis. Sci. 2022;67(3):786–98. DOI: 10.1007/s10620-021-07352-0
11. Mahfoud H., Flissate F., Tligui S., Benammi S., Etber A., Baidada A. Mesenteric cystic lymphangioma misdiagnosed as ovarian cyst in a 63-year-old female: a case report and review of literature. Int. J. Surg. Case Rep. 2024;120:109846. DOI: 10.1016/j.ijscr.2024.109846
12. Kogo H., Matsumoto S., Uchida E. Single-port laparoscopic-assisted resection for a large abdominal cystic lymphangioma: a case report. Surg Case Rep. 2018;4(1):92. DOI: 10.1186/s40792-018-0501-9
13. Hamaguchi Y., Arita S., Sugimoto N., Inamoto O., Takagi H., Kogire M., et al. Laparoscopic resection of abdominal cystic lymphangioma derived from lesser omentum: Case report. Medicine (Baltimore). 2020;99(1):e18641. DOI: 10.1097/MD.0000000000018641
14. Chew B.J.W., Khare M.M. Intra-abdominal cystic lymphangioma. J Pediatr. 2019;205:288. DOI: 10.1016/j.jpeds.2018.09.034
15. Yacoub J.H., Clark J.A., Paal E.E., Manning M.A. Approach to cystic lesions in the abdomen and pelvis, with radiologic-pathologic correlation. Radiographics. 2021;41(5):1368–86. DOI: 10.1148/RG.2021200207
16. Hoang V.T., Nguyen M.D., Van H.A.T., Hoang D.T. Review of diagnosis, differential diagnosis, and management of retroperitoneal lymphangioma. Jpn J Radiol. 2023;41(3):283–301. DOI: 10.1007/s11604-022-01356-0
17. Maranna H., Bains L., Lal P., Bhatia R., Beg M.Y., Kumar P., et al. Cystic lymphangioma of the greater omentum: a case of partial spontaneous regression and review of the literature. Case Rep Surg. 2020;2020:8932017. DOI: 10.1155/2020/8932017
18. Namikawa T., Shimizu S., Yokota K., Tanioka N., Munekage M., Uemura S., et al. Cystic lymphangioma of the greater omentum treated by laparoscopic resection. Clin J Gastroenterol. 2021;14(4):1004–7. DOI: 10.1007/s12328-021-01404-8
19. Li Y.-Y., Wang Q., Zhu J. Mesenteric cystic lymphatic malformation: a rare case report and review of the literature. AME Case Rep. 2024;8:23. DOI: 10.21037/acr-23-143
20. Chand M.T., Edens J., Lin T., Anderson I., Berri R. Benign multicystic peritoneal mesothelioma: literature review and update. Autops Case Rep. 2020;10(3):e2020159. DOI: 10.4322/acr.2020.159
21. Li Y.-Y., Wang Q., Zhu J. Mesenteric cystic lymphatic malformation: a rare case report and review of the literature. AME Case Rep. 2024;8:23. DOI: 10.21037/acr-23-143
22. Takeda A., Ito H., Nakamura H. Large omental cystic lymphangioma masquerading as mucinous ovarian neoplasia in an 8-year-old premenarchal girl: the findings from diagnostic imaging and laparoscopic-assisted excision. J Pediatr Adolesc Gynecol. 2017;30(6):659–62. DOI: 10.1016/j.jpag.2017.06.003
23. Ellis C.L., Banerjee P., Carney E., Sharma R., Netto G.J. Adrenal lymphangioma: clinicopathologic and immunohistochemical characteristics of a rare lesion. Hum Pathol. 2011;42(7):1013–8. DOI: 10.1016/j.humpath.2010.10.023
24. Chin C.C., Shiau J., Luo C.W., Hou M.F. Lymphangioma of small bowel in adults: A rare cause of abdominal symptoms. Asian J Surg. 2023;46(2):863–7. DOI: 10.1016/j.asjsur.2022.09.013
Об авторах
С. Ю. ТрищенковРоссия
Трищенков Сергей Юрьевич — отделение колопроктологии
Москва
В. М. Нековаль
Россия
Нековаль Валерий Михайлович — к.м.н., отделение колопроктологии, кафедра хирургии
Москва
Р. Т. Рзаев
Россия
Рзаев Рамин Теймурханович — к.м.н., отделение лучевой диагностики
Москва
В. В. Балабан
Россия
Балабан Владимир Владимирович — д.м.н., кафедра хирургии, отделение колопроктологии
Москва
П. В. Царьков
Россия
Царьков Петр Владимирович — д.м.н., профессор, кафедра хирургии
Москва
Рецензия
Для цитирования:
Трищенков С.Ю., Нековаль В.М., Рзаев Р.Т., Балабан В.В., Царьков П.В. Лапароскопическое удаление мезотелиальной кисты большого сальника: клинический случай. Креативная хирургия и онкология. 2025;15(1):79-84. https://doi.org/10.24060/2076-3093-2025-15-1-79-84
For citation:
Trishchenkov S.Yu., Nekoval V.M., Rzaev R.T., Balaban V.V., Tsarkov P.V. Laparoscopic Removal of a Mesothelial Cyst of the Greater Omentum: Clinical Case. Creative surgery and oncology. 2025;15(1):79-84. (In Russ.) https://doi.org/10.24060/2076-3093-2025-15-1-79-84


































