Перейти к:
Использование портативного диодного лазерного скальпеля для лечения вросшего ногтя у детей
https://doi.org/10.24060/2076-3093-2019-9-1-31-36
Аннотация
Вросший ноготь (онихокриптоз) — заболевание, которое часто встречается как у детей, так и среди взрослого населения. Несмотря на большое количество способов лечения онихокриптоза, остается довольно большой процент рецидивов болезни. В настоящее время классические методы лечения часто дополняются химической матриксэктомией, криодеструкцией, электрокоагуляцией или лазерной деструкцией зоны роста удаляемой части ногтевой пластинки. Все эти способы лечения направлены на снижение рецидивов болезни. Целью данного исследования было изучить возможности использования портативного диодного лазерного скальпеля для лечения вросшего ногтя у детей.
Материалы и методы. Проведено сравнение результатов лечения пациентов с вросшим ногтем (онихокриптозом), которым были выполнены операция краевой резекции ногтевой пластинки по методике А.М. Винограда с механической деструкцией ростковой зоны удаляемой части ногтевой пластинки (30 пациентов) и аналогичная операция, дополненная лазерной деструкцией зоны роста удаляемой части ногтевой пластинки, иссечением грануляций и измененной воспалительной ткани бокового ногтевого валика лазером (50 пациентов).
Результаты и обсуждение. У пациентов основной группы (50 человек) был 1 случай рецидива болезни, что составляет 2 %, а в контрольной группе (30 человек) 2 случая — 6,7 %. Период заживления послеоперационной раны в основной группе 17,3 ± 2,05 суток, в контрольной группе 12,25 ± 1,24 суток. Интенсивность боли по шкале VAS в первые послеоперационные сутки в основной группе составила 6,2 ± 1,24, а в контрольной 5,8 ± 0,816 балла. Воспалительный процесс в основной группе сохранялся 15,3 ± 2,05 дня, а в контрольной 10,3 ± 1,24 дня. Местный инфекционный процесс при вросшем ногте представлен в большинстве случаев Staphylococcus aureus.
Заключение. Проведенное исследование показывает, что применение предлагаемого способа снижает риск развития рецидива болезни с 6,7 до 2 %, но увеличивает время заживления послеоперационной раны с 12,25 ± 1,24 до 17,3 ± 2,05 дня. Поэтому применение предлагаемого способа целесообразно у пациентов:
с третьей степенью вросшего ногтя;
с выраженным местным инфекционным процессом;
с рецидивом вросшего ногтя.
Для цитирования:
Касьян А.Р., Сатаев В.У., Алянгин В.Г. Использование портативного диодного лазерного скальпеля для лечения вросшего ногтя у детей. Креативная хирургия и онкология. 2019;9(1):31-36. https://doi.org/10.24060/2076-3093-2019-9-1-31-36
For citation:
Kasyan A.R., Sataev V.U., Alyangin V.G. Portable Diode Laser Scalpel in Treatment of Ingrown Toenails in Children. Creative surgery and oncology. 2019;9(1):31-36. (In Russ.) https://doi.org/10.24060/2076-3093-2019-9-1-31-36
Введение
Вросший ноготь (онихокриптоз) — заболевание, которое часто встречается как у детей, так и среди взрослого населения. Частота его возникновения, по данным разных авторов, варьирует от 1,3 до 10 % в популяции [1]. Так, по обращаемости к хирургам в амбулаторных условиях это заболевание занимает лидирующие позиции от 0,5 до 10 % больных [2]. Внешних причин, которые приводят к этому заболеванию, много. Однако наиболее часто пациенты связывают возникновение вросшего ногтя с неправильной гигиенической обработкой ног, когда край ногтевой пластинки при стрижке сильно закругляется и (или) травмируется боковой ногтевой валик пальца. Это может запустить воспалительную реакцию и привести к врастанию ногтевой пластинки в этот валик. Помимо этого, развитию онихокриптоза способствуют и травма стопы, и ношение тесной обуви. Среди внутренних (генетических) факторов выделяют наследственную предрасположенность к формированию вросшего ногтя, связанную с анатомическим ростом ногтей [3, 4].

Рисунок 1. Наложение жгута
Figure 1. Tourniquet applied
Следует отметить, что не существует единого механизма возникновения вросшего ногтя. Но одним из основных предрасполагающих факторов является врожденное или приобретенное расширение полосы герминативного матрикса [5], т. е. росткового слоя ногтевой пластинки, который располагается за задним ногтевым валиком. Широкая ростковая зона ведет к формированию широкой ногтевой пластинки. Если такая пластинка в процессе роста закругляется по бокам перпендикулярно оси роста, то может возникнуть конфликт между краями ногтевой пластинки и боковыми ногтевыми валиками. Этот конфликт приводит к возникновению хронической, длительно незаживающей раны с присоединением к ней бактериальной инфекции. При отсутствии своевременного лечения в боковых ногтевых валиках разрастается грануляционная ткань, которая, нависая над ногтевой пластинкой, деформирует палец. Этот процесс сопровождается болевым синдромом, который препятствует свободному передвижению пациентов, снижая качество их жизни.
В настоящее время существует много способов хирургического лечения вросшего ногтя. Каждый из этих способов имеет свои преимущества и недостатки. Одним из основных недостатков, в той или иной степени присущим большинству способов оперативного лечения вросшего ногтя, является рецидив болезни. В связи с чем современные способы оперативных вмешательств дополняются химической абляцией зоны роста врастающего кончика ногтевой пластинки [4, 6, 7], ее электрокоагуляцией [5], ультразвуковой [1], крио- [8] или лазерной деструкцией [2, 9, 10, 11, 12].
Цель исследования: изучить возможности использования портативного диодного лазерного скальпеля для лечения вросшего ногтя у детей. Исследование проведено на кафедре детской хирургии с курсом ИДПО ФГБОУ ВO «Башкирский государственный медицинский университет» МЗ Российской Федерации, на базе ГБУЗ Республики Башкортостан «Республиканская детская клиническая больница», ГАУЗ Республики Татарстан «Лениногорская центральная районная больница».
Материалы и методы
Нами проведена сравнительная оценка результатов лечения пациентов с вросшим ногтем с октября 2017 г. по февраль 2019-го, которые имели 2-ю и 3-ю стадии вросшего ногтя. Пациентам (80 человек) были выполнены операция краевой резекции ногтевой пластинки по методике А.М. Винограда [13, 14] с механической деструкцией ростковой зоны удаляемой части ногтевой пластинки (30 пациентов) и аналогичная операция, дополненная лазерной деструкцией зоны роста удаляемой части ногтевой пластинки, иссечением грануляций и измененной воспалительной ткани бокового ногтевого валика лазером (50 пациентов).
Авторы в работе пользовались классификацией вросшего ногтя по Heifetz [12, 15], где выделено 3 стадии врастания ногтя:
стадия 1: незначительная эритема и отек бокового ногтевого валика при врастании края ногтевой пластинки; стадия 2: наличие острой инфекции и нагноение; стадия 3: хроническая инфекция, образование грануляционной ткани, окружающей ноготь, и гипертрофия окружающих тканей.
Клинический пример. Больная Б., 15 лет (история болезни № 130), поступила в хирургическое отделение детского стационара Лениногорской ЦРБ с диагнозом «вросший ноготь первых пальцев обеих стоп 3-й степени по Heifitz». Пациентке было проведено оперативное лечение следующим образом. После 3-кратной обработки операционного поля р-ром антисептика на палец у основания наложили резиновый жгут и провели местную анестезию 2 % р-ром новокаина по Лукашевичу — Оберсту (рис. 1).
Затем выполнили разрез заднего ногтевого валика I пальца левой стопы с двух сторон длиной 1 см (рис. 2). Ногтевую пластинку, с помощью зажима типа «москит», аккуратно вывихнули в рану (рис. 3). Затем произвели краевую резекцию ногтевой пластинки остроконечными ножницами, по линии, разделяющей вросшую и видимую часть ногтевой пластинки (рис. 4).
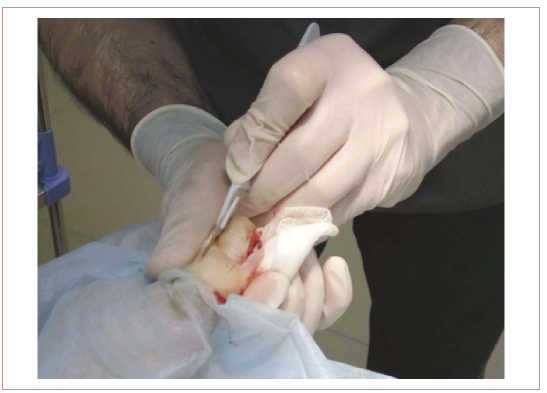
Рисунок 2. Разрез заднего ногтевого валика
Figure 2. Rear nail wall incision

Рисунок 3. Вывихивание вросшего края ногтевой пластинки
Figure 3. Lifting ingrown nail edge
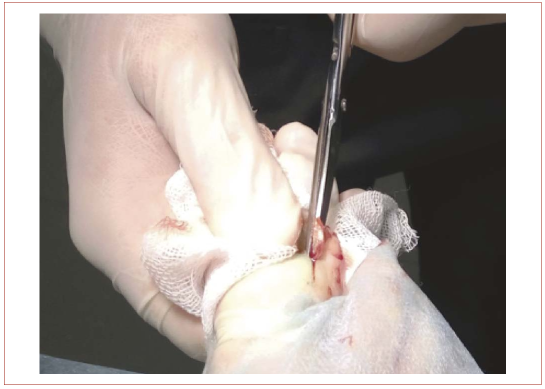
Рисунок 4. Краевая резекция ногтевой пластинки
Figure 4. Lateral nail plate resection
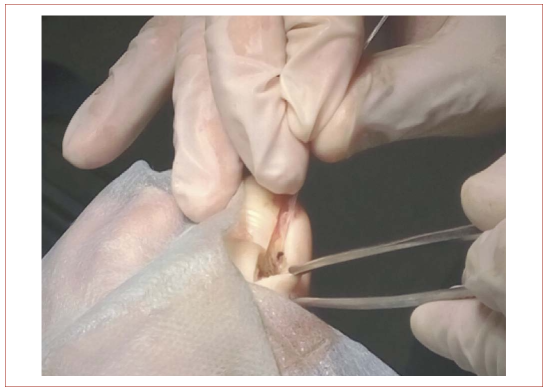
Рисунок 5. Лазерная деструкция зоны роста
Figure 5. Growth zone laser destruction
Далее лазером удалили прилегающий к резецированной ногтевой пластинке участок ростковой зоны ногтевой пластинки (рис. 5). Следом выполнили иссечение грануляций. Сформировавшийся струп удалили ложкой Фолькмана (рис. 6). Послеоперационные раны обработали 3 % раствором перекиси водорода и наложили тугую марлевую повязку с мазью Левоме- коль. Аналогичную операцию выполнили на правой стопе. Перевязки проводились 1 раз в день. Срок заживления составил 11 дней. Контрольные осмотры проводили через 1, 3, 6, 12 месяцев после оперативного лечения (рис. 7).
Результаты и обсуждение
При сравнении клинических результатов в основной и контрольной группах отмечены следующие результаты: у пациентов основной группы (50 человек) был 1 случай рецидива болезни, что составляет 2 %, а в контрольной группе (30 человек) 2 случая — 6,7 %.
Период заживления послеоперационной раны в основной группе 17,3 ± 2,05 суток оказался длиннее, чем в контрольной группе 12,25 ± 1,24 суток. Выраженность болевого синдрома оценивалась пациентами по шкале VAS. По ней пациенты ежедневно отмечали интенсивность боли по десятибалльной шкале со значениями (отсутствие боли — 0, сильнейшая боль —10 баллов). При этом, как правило, однократного обезболивания через несколько часов после операции было достаточно. Интенсивность боли по шкале VAS в первые послеоперационные сутки была в основной группе 6,2 ± 1,24, а в контрольной — 5,8 ± 0,816 балла.
Воспаление тканей бокового ногтевого валика и заднего ногтевого валика вокруг места разреза было больше выраженно в основной группе и сохранялось 15,3 ± 2,05 дня, в контрольной 10,3± 1,24 дня.
Местный инфекционный процесс при вросшем ногте представлен в большинстве случаев Staphylococcus aureus.
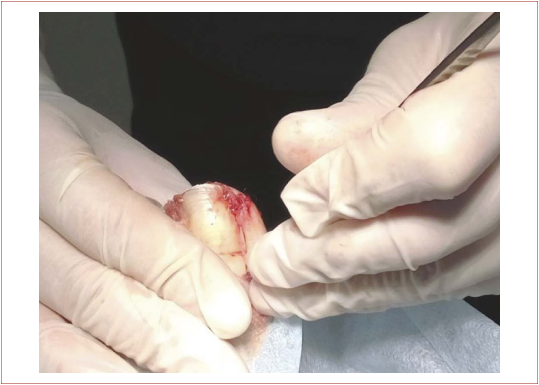
Рисунок 6. Удаление грануляций ложкой Фолькмана
Figure 6. Granulation removal with a Volkmann curette
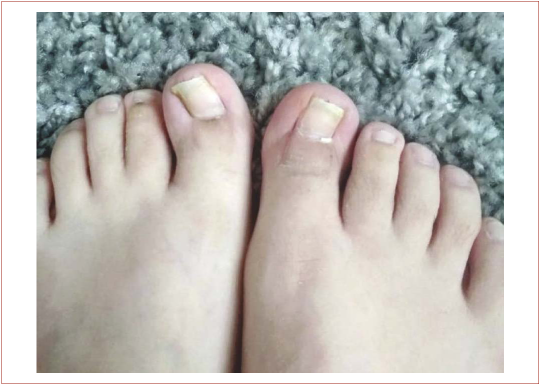
Рисунок 7. Внешний вид обеих стоп через 12 месяцев
Figure 7. Both feet at 12 months post op follow up
Заключение
Таким образом, применение лазерного скальпеля при лечении вросшего ногтя у детей снижает риск раз- витья рецидива болезни с 6,7 до 2 %, но увеличивает время заживления послеоперационной раны с 12,25 ± 1,24 до 17,3 ± 2,05 суток. Поэтому применение предлагаемого способа целесообразно у пациентов с запущенным течением болезни (третья степень вросшего ногтя по Heifitz) и выраженным инфекционным процессом, а также с рецидивом вросшего ногтя.
Пациентам со II степенью вросшего ногтя достаточно выполнить краевую резекцию ногтевой пластинки в классическом виде, с качественным механическим кюретажем зоны роста.
Пациентам с I степенью вросшего ногтя мы рекомендуем консервативную терапию с изоляцией вросшего края ногтевой пластинки от бокового ногтевого валика ватной турундой, фиксированной цианокрилатным клеем [16, 17], или силиконовой трубкой, разрезанной вдоль и надетой на вросший край пластинки, также фиксированной цианокрилатным клеем [18]. Мы рекомендуем воздерживаться от клиновидной резекции видимой части ногтевой пластинки в месте ее врастания в боковой валик, так как это приводит лишь к временному облегчению симптомов болезни, а в дальнейшем способствует прогрессированию онихокриптоза.
Список литературы
1. Сонис А.Г., Столяров Е.А., Суслин С.А., Алексеев Д.Г., Безрукова М.А. Вросший ноготь — история вопроса, актуальность и современные подходы к лечению. Наука и инновации в медицине. 2018;(3):64–72.
2. Листратенков К.В. Отдаленные результаты лазерохирургического лечения вросшего ногтя с применением озонотерапии и интерактивных повязок. Стационарозамещающие технологии. Амбулаторная хирургия. 2015;(3–4):72–6.
3. Shin W.J., Chang B.K., Shim J.W., Park J.S., Kwon H.J., Kim G.L. Nail plate and bed reconstruction for pincer nail deformity. Clin Orthop Surg. 2018;10(3):385–88. DOI: 10.4055/cios.2018.10.3.385
4. Romero-Pérez D., Betlloch-Mas I., Encabo-Durán B. Onychocryptosis: a long-term retrospective and comparative follow-up study of surgical and phenol chemical matricectomy in 520 procedures. Int J Dermatol. 2017;56(2):221–4. DOI: 10.1111/ijd.13406
5. Acar E. Winograd method versus winograd method with electrocoagulation in the treatment of ingrown toenails. J Foot Ankle Surg. 2017;56(3):474–77. DOI: 10.1053/j.jfas.2017.01.010
6. Andre M., Caucanas M., Andre J., Richert B. Treatment of ingrowing toenails with phenol 88 % or trichloroacetic acid 100 %: a comparative, prospective, randomized, double-blind study. Dermatol Surg. 2018;44(5):645–50. DOI: 10.1097/DSS.0000000000001499
7. Akkus A., Demirseren D.D., Demirseren M.E., Aktas A. The treatment of ingrown nail: Chemical matricectomy with NAOH versus wedge resection. Dermatol Ther. 2018;31(5):e12677. DOI: 10.1111/dth.12677.
8. Слонимский В.В. Использование криодеструкции в лечении вросшего ногтя в условиях поликлиники. Современные технологии в медицине. 2012;(2):122–4
9. Пантелеев В.С, Заварухин В.А, Баязитова Г.Р. Хирургическое лечение с применением лазера при вросшем ногте первого пальца стопы, осложненного гнойным воспалением. Медицинский вестник Башкортостана. 2015;10(4):86–8.
10. Листратенков К.В., Лелянов А.Д. Анализ результатов лазерного хирургического лечения вросшего ногтя. Хирургия. Журнал им. Н.И. Пирогова. 2013;(7):33–6.
11. Cocunubo-Blanco H.A., González-Sixto B., Pérez-Paredes G., Rodríguez-Prieto M.Á. Partial nail matricectomy with carbon dioxide laser. Actas Dermosifiliogr. 2014;105(4):418–9. DOI: 10.1016/j.ad.2013.11.008
12. Ince B., Dadaci M., Altuntas Z. Knot technique: a new treatment of ingrown nails. Dermatol Surg. 2015;41(2):250–4. DOI: 10.1097/DSS.0000000000000271
13. Camurcu Y., Sofu H., Issin A., Kockara N., Saygili H. Operative treatment of the ingrown toenail with a less-invasive technique: flashback to the original winograd technique. Foot Ankle Spec. 2018;11(2):138–141. DOI: 10.1177/1938640017713615
14. Córdoba-Fernández A., Montaño-Jiménez P., Coheña-Jiménez M. Relationship between the presence of abnormal hallux interphalangeal angle and risk of ingrown hallux nail: a case control study. BMC Musculoskelet Disord. 2015;16:301. DOI: 10.1186/s12891-015-0749-1
15. Heifetz C.J. Ingrown toe-nail: a clinical study. Am J Surg.1937;38:298– 315. DOI: 10.1016/S0002-9610(37)90439-2
16. D'Almeida L.F., Nakamura R. Onychocryptosis treatment pearls: the ”Rolled Cotton Padding” maneuver and the ”Artificial Resin Nai” technique. Dermatol Surg. 2016;42(3):434–6. DOI: 10.1097/DSS.0000000000000616
17. Du J.F., Xi X.Y., Liu Z.H. Successful conservative treatment with cotton wisp for ingrown toenail with granulation. Dermatol Ther. 2016;29(6):486–87. DOI: 10.1111/dth.12392
18. Taheri A., Mansoori P., Alinia H., Lewallen R., Feldman S.R. A conservative method to gutter splint ingrown toenails. JAMA Dermatol. 2014;150(12):1359–60. DOI: 10.1001/jamadermatol.2014.1757
Об авторах
А. Р. КасьянРоссия
Касьян Армен Рафаэлович — аспирант кафедры детской хирургии с курсом ИДПО, врач — детский хирург
423250, Лениногорск, ул. Садриева, 20
В. У. Сатаев
Россия
Сатаев Валерий Уралович — доктор медицинских наук, профессор кафедры детской хирургии с курсом ИДПО
450008, Уфа, ул. Ленина, 3
В. Г. Алянгин
Россия
Алянгин Владимир Григорьевич — доктор медицинских наук, доцент кафедры детской хирургии с курсом ИДПО
450008, Уфа, ул. Ленина, 3
Рецензия
Для цитирования:
Касьян А.Р., Сатаев В.У., Алянгин В.Г. Использование портативного диодного лазерного скальпеля для лечения вросшего ногтя у детей. Креативная хирургия и онкология. 2019;9(1):31-36. https://doi.org/10.24060/2076-3093-2019-9-1-31-36
For citation:
Kasyan A.R., Sataev V.U., Alyangin V.G. Portable Diode Laser Scalpel in Treatment of Ingrown Toenails in Children. Creative surgery and oncology. 2019;9(1):31-36. (In Russ.) https://doi.org/10.24060/2076-3093-2019-9-1-31-36


































