Перейти к:
Субментальный кожно-мышечный лоскут при реконструкции дефектов органов полости рта после расширенно-комбинированных резекций
https://doi.org/10.24060/2076-3093-2021-11-2-132-137
Аннотация
Введение. Рак слизистой оболочки полости рта является самым распространенным видом плоскоклеточного рака органов головы и шеи. В России в 2018 г. выявлено 6723 случая, в том числе 94 — в Волгоградской области. Распространенность опухоли и сложная топография расположения в ходе операции приводят к образованию обширных мягко-тканевых дефектов и нарушению функций глотания, жевания и речи.
Цель исследования. Оценка эффективности использования субментального кожно-мышечного лоскута при реконструкции дефектов полости рта после расширенно-комбинированных резекций по поводу рака.
Материалы и методы. За период с 2015 по 2020 год было выполнено 112 реконструкций дефектов полости рта с использованием субментального кожно-мышечного лоскута пациентам от 42 до 75 лет. В 88 случаях операция выполнялась по поводу первичной опухоли, в 24 случаях — по поводу рецидива после лучевого лечения или хирургического иссечения.
Результаты и обсуждение. Шестилетний опыт использования субментального кожно-мышечного лоскута с целью пластического замещения дефектов тканей позволил существенно расширить показания к обширным резекциям тканей полости рта в сочетании с расширенными, в том числе билатеральными, лимфодиссекциями. Приведены клинические наблюдения использования описываемой методики при первичном раке и его рецидиве.
Заключение. Использование субментального кожно-мышечного лоскута в сочетании с расширенной или расширенно-комбинированной операцией при раке слизистой оболочки полости рта заметно повышает резектабельность опухолей данной локализации и улучшает функциональные результаты лечения больных. Описываемая методика позволяет расширить показания к увеличению объема оперативного пособия, значительно уменьшая количество послеоперационных осложнений, а также является перспективным методом, позволяющим увеличить радикализм операции. Применение данного вида пластики решает эстетические вопросы, возвращает нормальные функции речи и пищеварения. Это положительно отражается на качестве жизни пациентов и их социальной адаптации.
Ключевые слова
Для цитирования:
Коваленко Н.В., Ненарокомов А.Ю., Иванов А.И., Толстопятов С.Е., Жаворонкова В.В., Чухнин А.Г., Сперанский Д.Л., Девятченко Т.Ф. Субментальный кожно-мышечный лоскут при реконструкции дефектов органов полости рта после расширенно-комбинированных резекций. Креативная хирургия и онкология. 2021;11(2):132-137. https://doi.org/10.24060/2076-3093-2021-11-2-132-137
For citation:
Kovalenko N.V., Nenarokomov A.Yu., Ivanov A.I., Tolstopyatov S.Ye., Zhavoronkova V.V., Chukhnin A.G., Speransky D.L., Deviatchenko T.F. Submental Myodermal Flap in Buccal Reconstruction after Extended Combined Resection. Creative surgery and oncology. 2021;11(2):132-137. (In Russ.) https://doi.org/10.24060/2076-3093-2021-11-2-132-137
Введение
Рак слизистой оболочки полости рта (РПР) является самым распространенным видом плоскоклеточного рака органов головы и шеи и входит в десятку наиболее частых злокачественных заболеваний. В нашей стране за последнее десятилетие заболеваемость раком данной локализации увеличилась на 22,58 % (среднегодовой прирост — 2,01 %). В 2018 г. в Российской Федерации зарегистрировано 6723 случая РПР, из них 94 — в Волгоградской области [1].
Высокая заболеваемость РПР отмечается в Южной и Юго-Восточной Азии (Шри-Ланка, Индия, Пакистан), ряде стран Европы (Франция, Венгрия, Словакия, Словения), Латинской Америки и Карибского бассейна (Бразилия, Уругвай, Пуэрто-Рико), а также Тихоокеанского региона (Папуа — Новая Гвинея, Меланезия) [2][3][4][5][6][7].
Хотя опухоли слизистой полости рта относятся к новообразованиям наружной локализации, диагностика их на раннем этапе остается достаточно низкой. До 65,4 % пациентов поступают в специализированные лечебные учреждения с местнораспространенным процессом, что приводит к высокой одногодичной и общей летальности [6][7][8][9][10].
Распространенность опухолевого процесса в совокупности со сложными топографо-анатомическими взаимоотношениями в этой области обуславливает выполнение расширенно-комбинированных операций, что приводит к образованию мягко-тканевых дефектов и нарушению таких важных функций, как глотание, жевание, речь. Все это затрудняет реабилитацию оперированных больных [11][12][13][14][15].
Целью исследования является оценка эффективности использования субментального кожно-мышечного лоскута при реконструкции дефектов полости рта после расширенно-комбинированных резекций по поводу рака.
Материалы и методы
Техника субментального кожно-мышечного лоскута впервые описана D. Martin et al. в 1993 году [8][11][12][13].
Субментальный лоскут, который мы активно используем в своей практике, обладает, на наш взгляд, хорошей функциональностью, не требует использования микрососудистой техники. Это, в свою очередь, значительно упрощает и уменьшает время забора трансплантата. Одним из недостатков данной техники можно считать относительно небольшую мобильность лоскута, что компенсируется забором кожной площадки и мягких тканей подбородочной зоны большей площади (рис. 1).
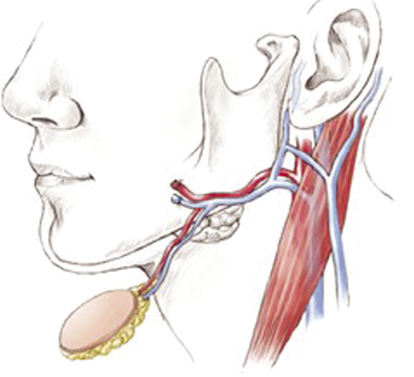
Рисунок 1. Схема мобилизованного субментального лоскута на сосудистой ножке, использованы ветви лицевых артерии и вены. (Рисунок взят из открытых источников.)
Figure 1. Mobilised submental pedicled flap diagram, involvement of facial artery and venous branches. (Figure taken from public sources.)
Лоскут представляет собой кожно-фасциальную площадку с подкожно-жировой клетчаткой, а также включением элементов двубрюшной и подбородочно-подъязычной мышцы при необходимости заполнить обширный дефект. Кровоснабжение осуществляется субментальными артерией и веной, ветвями лицевых сосудов. Границы лоскута: поперечно — от края тела нижней челюсти до уровня подъязычной кости, продольно — от угла до угла нижней челюсти. Лоскут может достигать размеров от 7,0 до 18,0 см, в зависимости от поставленных целей. Дуга ротации лоскута зависит от его размеров и длины питающей ножки. Последняя может быть увеличена за счет мобилизации и перевязки лицевых сосудов дистальнее отхождения субментальных ветвей. Постоянство анатомии артериальной системы лоскута не сопровождается постоянством анатомии венозной системы, что может быть причиной венозной недостаточности лоскута.
Наша клиника располагает опытом 112 реконструкций дефектов полости рта с использованием субментального кожно-мышечного лоскута в сочетании с расширенной операцией, выполненных в период с 2015 по 2020 год. Во всех случаях опухоль была представлена плоскоклеточным раком различной степени зрелости. Мужчины оперированы в 83 (74,1 %) случаях, женщины — в 29 (25,9 %) наблюдениях. Возраст пациентов колебался от 42 до 75 лет, средний возраст составил 55 лет.
В 43 случаях (38,4 %) опухоль поражала дно полости рта, в 40 (35,7 %) — боковую поверхность языка, в 20 (17,9 %) — слизистую щеки и в 9 (8,0 %) наблюдениях — альвеолярный отросток нижней челюсти. У 6 (5,4 %) пациентов отмечался переход опухоли на ротоглотку.
Распространенность опухолевого процесса соответствовала критерию T1 в 2 (1,8 %) случаях, T2 — в 45 (40,2 %), T3 — в 59 (52,6 %) и T4а — в 6 (5,4 %) наблюдениях. Поражение регионарных лимфатических узлов отмечено у 77 (68,8 %) пациентов в объеме: N1 — 33, N2a — 16, N2b — 18, N2c — 8, N3b — 2.
В 88 (78,6 %) наблюдениях операция выполнялась по поводу первичного опухолевого поражения, у 24 (21,4 %) пациентов — в результате рецидива рака после дистанционной лучевой терапии (18) и ранее выполненного иссечения опухоли (6).
Результаты и обсуждение
В зависимости от локализации опухолевого процесса выполнялись операции различного типа: резекция языка, тканей дна полости рта, краевая и сегментарная резекция нижней челюсти. В случаях необходимости доступа к ротоглотке применяли латеральную мандибулотомию с остеотомией в виде «ступени» или в виде «замка», с последующим остеосинтезом нижней челюсти при помощи титановых пластин.
Во всех случаях резекционный компонент операции сопровождался одномоментной лимфодиссекцией. Объем лимфодиссекции определялся в зависимости от поражения зон лимфооттока шеи, при центральной локализации опухоли выполнялась билатеральная лимфодиссекция. Расширенная лимфодиссекция в модификации операции Крайля проводилась в 9 случаях у пациентов с распространенным регионарным метастатическим процессом. Резекции дна полости рта сопровождались комбинированной резекцией альвеолярного отростка нижней челюсти в объеме от краевой резекции в 28 случаях, до сегментарной резекции нижней челюсти в 6 случаях.
В качестве иллюстрации проведенной нами работы представляем два клинических примера.
Пример № 1. Пациентка И., 45 лет, находилась на лечении в хирургическом отделении № 1 с 30.06.2015 по 30.07.2015 г. с диагнозом: злокачественное новообразование (ЗНО) боковой поверхности языка слева рТ3N1M0. Объективно отмечалось поражение левой боковой поверхности языка 4,5×3,5×3,0 с глубоким поражением мышц языка. Отмечается увеличение подчелюстных лимфатических узлов слева (рис. 2).
14.07.2015. Операция: Гемиглоссэктомия слева с резекцией корня языка, расширенная шейная лимфаденэктомия слева (рис. 3).
Ввиду обширности дефекта языка от его кончика до корня с целью реабилитации и восстановления голосовой, жевательной и глотательной функции выполнена пластика дефекта субментальным кожно-мышечным лоскутом на питающей ножке из лицевых сосудов. Послеоперационный период протекал гладко, швы сняты на 14-е сутки, продленное зондовое питание до 2 недель. Фиксация лоскута удовлетворительная, без отторжения.
Гистологическое заключение № 23511-26 от 20.07.2015 г.: 1) опухоль — плоскоклеточный неороговевающий рак; 2) подчелюстные лимфатические узлы слева — хронический лимфаденит; 3) левые шейные лимфатические узлы — в одном из узлов обнаружен метастаз рака.
Пациентка осмотрена через 3 месяца после операции: отмечается полное приживление лоскута, целостность языка восстановлена, достигнута полная функциональная реабилитация — артикуляция и глотание (рис. 4).
Пример № 2. Пациентка К., 1947 г.р., находилась на лечении в хирургическом отделении № 1 с 31.08.2015 по 07.09.2015 г. с диагнозом: ЗНО слизистой щеки справа T2N0M0. Состояние после дистанционной лучевой терапии (03.03.2014 г. СОД 50 Гр). Местный рецидив (рис. 5).
03.09.2015. Операция: резекция слизистой, мягких тканей правой щечной и ретромолярной области, пластическое закрытие дефекта субментальным кожно-мышечным лоскутом. Послеоперационный период без осложнений. Швы сняты на 14-е сутки, питание через зонд в течение 2 недель. Лоскут в полости рта фиксирован надежно, без признаков некроза. Гистологическое исследование: № 25469 от 03.08.2015 г. Плоскоклеточный неороговевающий рак (рис. 6).
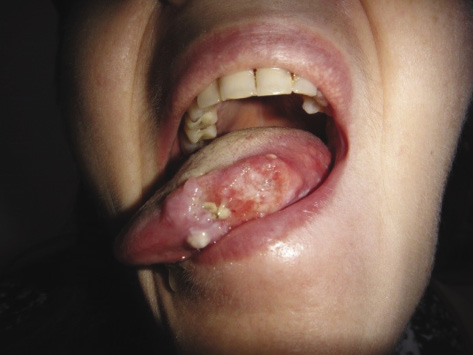
Рисунок 2. Пациентка И. Состояние до начала лечения
Figure 2. Patient I., before treatment
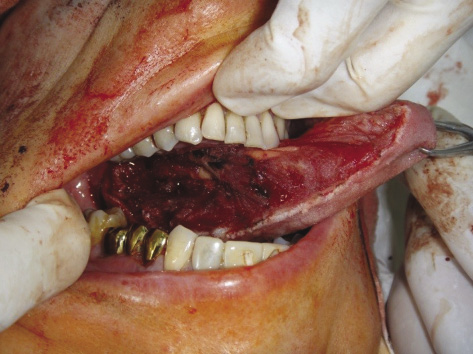
Рисунок 3. Пациентка И. Вид раны после проведенной гемиглоссэктомии слева
Figure 3. Patient I., wound after left hemiglossectomy
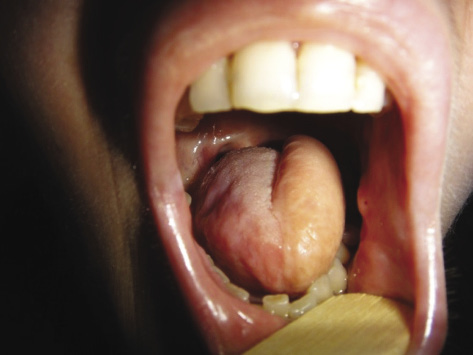
Рисунок 4. Пациентка И. Состояние полости рта спустя 3 месяца после операции
Figure 4. Patient I., buccal condition past 3 months after surgery
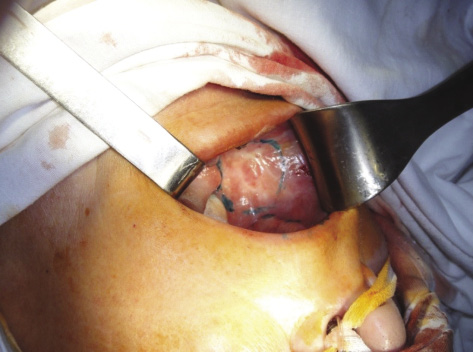
Рисунок 5. Пациентка К. Рецидив плоскоклеточного рака слизистой правой щеки после лучевой терапии. Граница опухоли размером 4 см отмечена пунктиром
Figure 5. Patient K., recurrent squamous cell carcinoma of right cheek mucosa after radiotherapy, 4-cm tumour outlined in dash
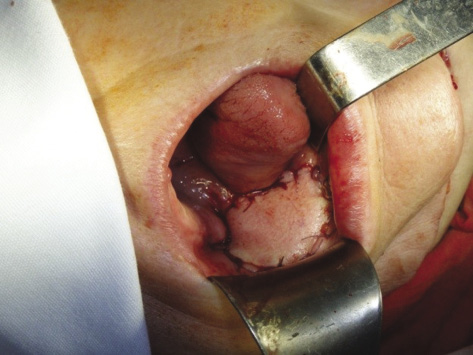
Рисунок 6. Пациентка К. Состояние после завершения реконструктивного этапа операции
Figure 6. Patient K., condition after reconstructive phase of surgery
Шестилетний опыт использования субментального кожно-мышечного лоскута с целью пластического замещения дефектов тканей позволил нам существенно расширить показания к обширным резекциям тканей полости рта в сочетании с расширенными, в том числе билатеральными, лимфодиссекциями.
Нами не выявлено ни одного случая тотального некроза трансплантата. В качестве особенностей хирургической техники нами отмечены варианты впадения лицевой вены в зачелюстную, внутреннюю яремную, язычную и верхнюю щитовидную вены. Наиболее коротким вариантом является «атласный» первый вариант. Это нужно учитывать при планировании хирургического лечения.
Данную методику целесообразно использовать для замещения дефектов покровных тканей органов передней поверхности шеи, нижней и средней зон лица: ротоглотки, гортаноглотки, корня и тела языка, дна полости рта, щеки, ретромолярной области, кожи. Противопоказанием для использования субментального лоскута является наличие регионарного метастатического процесса в зоне мобилизации сосудистого пучка лоскута. Относительным противопоказанием может быть предшествующая шейная лимфодиссекция на стороне поражения, однако эта проблема решается мобилизацией лоскута на противоположной стороне шеи.
Осложнения в послеоперационном периоде возникли в 32 (28,6 %) случаях: гематома (5), краевой некроз трансплантата (11), нагноение послеоперационной раны (12), отек верхних дыхательных путей (2), несостоятельность швов с формированием спонтанной оростомы (2). Летальных исходов не было.
Заключение
Использование субментального кожно-мышечного лоскута в сочетании с расширенной или расширенно-комбинированной операцией при РПР заметно повышает резектабельность опухолей данной локализации и улучшает функциональные результаты лечения больных. Используемая методика позволяет расширить показания к увеличению объема оперативного пособия, значительно уменьшая количество послеоперационных осложнений, а также является перспективным методом, позволяющим увеличить радикализм операции. Применение данного вида пластики решает эстетические вопросы, возвращает нормальные функции речи и пищеварения. Это положительно отражается на качестве жизни пациентов и их социальной адаптации.
Список литературы
1. Каприн А.Д., Старинский В.В., Петрова Г.В. (ред.). Злокачественные новообразования в России в 2018 году (заболеваемость и смертность). М.: МНИОИ им. П.А. Герцена — филиал ФГБУ «НМИЦ радиологии»; 2019. 250 с.
2. Rivera C. Essentials of oral cancer. Int J Clin Exp Pathol. 2015;8(9):11884–94. PMID: 26617944
3. Bray F., Ferlay J., Soerjomataram I., Siegel R.L., Torre L.A., Jemal A. Global cancer statistics 2018: GLOBOCAN estimates of incidence and mortality worldwide for 36 cancers in 185 countries. CA Cancer J Clin. 2018;68(6):394–424. DOI: 10.3322/caac.21492
4. Саприна О.А., Азизян Р.И., Бржезовкий В.Ж., Медунов А.М., Романов И.С., Аллахвердиева Г.Ф. и др. Использование субментального лоскута в реконструкции дефектов головы и шеи. Сибирский онкологический журнал. 2018;17(3):51–7. DOI: 10.21294/1814-4861-2018-17-3-51-57
5. Захаров А.С., Гузь А.О., Гарева А.В., Соколова М.И. Возможности применения субментального лоскута при замещении послеоперационных дефектов орофарингеальной зоны. В кн.: Материалы Первого Международного Форума онкологии и радиологии. М.; 2018. С. 175.
6. Рагимов Ч.Р., Ахундов А.А., Файзалиев И.М., Рагимли М.Ч., Кулиев Ш.Э., Сафаров Д.А. Реконструкция полнослойных дефектов щечной области, возникших после удаления опухолей, с применением модифицированной методики взятия субсегментарного лоскута. Опухоли головы и шеи. 2018;8(2):27–33. DOI: 10.17650/2222-1468-2018-8-2-27-33
7. Dhanuthai K., Rojanawatsirivej S., Thosaporn W., Kintarak S., Subarnbhesaj A., Darling M., et al. Oral cancer: a multicenter study. Med Oral Patol Oral Cir Bucal. 2018;23(1):e23–9. DOI: 10.4317/medoral.21999
8. Martin D., Pascal J.F., Baudet J., Mondie J.M., Farhat J.B., Athoum A., et al. The submental island flap: a new donor site. Anatomy and clinical applications as a free or pedicled flap. Plast Reconstr Surg. 1993;92(5):867–73. PMID: 8415968
9. Sumarroca A., Rodríguez-Bauzà E., Vega C., Fernández M., Masià J., Quer M., et al. Reconstruction of oral cavity defects with FAMM (facial artery musculomucosal) flaps. Our experience. Acta Otorrinolaringol Esp. 2015;66(5):275–80. DOI: 10.1016/j.otorri.2014.10.003
10. Kim D.Y., Alfadil L.O., Ahn K.M., Lee J.H. Reconstruction of thin and pliable oral mucosa after wide excision of oral cancer using a trimmed anterolateral thigh free flap as an adipofascial flap. J Craniofac Surg. 2018;29(4):e394–6. DOI: 10.1097/SCS.0000000000004404
11. Faisal M., Adeel M., Riaz S., Anwar A., Rashid A., Usman S., et al. The submental island flap in head and neck cancer. Ann Maxillofac Surg. 2018;8(2):287–91. DOI: 10.4103/ams.ams_225_18
12. Pradhan P., Samal D.K., Preetam C., Parida P.K. Summental island flap reconstruction for carcinoma of the oral cavity: experience in 30 cases. Word J Otolaryngol Head Neck Surg. 2019;5(3):65–70. DOI: 10.1016/j.wjorl.2018.03.007
13. Chen W.L., Yang Z.H., Huang Z.Q., Wang Y.Y., Wang Y.J., Li J.S. [Reverse facial artery-submental artery island myocutaneous flap for reconstruction of oral and maxillofacial defects following cancer ablation]. Zhonghua Kou Qiang Yi Xue Za Zhi. 2007;42(10):629–30. Chinese. PMID: 18215376
14. Hakeem A.H., Hakeem I.H., Wani F.J. Single-stage reconstruction of large defect of oral commissure and lips by submental artery island flap. Natl J Maxillofac Surg. 2018;9(2):222–4. DOI: 10.4103/njms.NJMS_61_16
15. Montero P.H., Patel S.G. Cancer of the oral cavity. Surg Oncol Clin N Am. 2015;24(3):491–508. DOI: 10.1016/j.soc.2015.03.006
Об авторах
Н. В. КоваленкоРоссия
Коваленко Надежда Витальевна — к.м.н., кафедра онкологии, гематологии и трансплантологии Института непрерывного медицинского и фармацевтического образования (НМФО), главный врач
Россия, Волгоград
А. Ю. Ненарокомов
Россия
Ненарокомов Александр Юрьевич — к.м.н., кафедра онкологии
Россия, Волгоград
А. И. Иванов
Россия
Иванов Александр Игоревич — к.м.н., кафедра онкологии, заместитель главного врача по медицинской части
Россия, Волгоград
С. Е. Толстопятов
Россия
Толстопятов Станислав Евгеньевич — к.м.н., кафедра онкологии
Россия, Волгоград
В. В. Жаворонкова
Россия
Жаворонкова Виктория Викторовна — к.м.н., кафедра онкологии
Россия, Волгоград
А. Г. Чухнин
Россия
Чухнин Алексей Геннадьевич — к.м.н., кафедра онкологии, гематологии и трансплантологии Института непрерывного медицинского и фармацевтического образования (НМФО)
Россия, Волгоград
Д. Л. Сперанский
Россия
Сперанский Дмитрий Леонидович — д.м.н., профессор, кафедра онкологии, гематологии и трансплантологии Института непрерывного медицинского и фармацевтического образования (НМФО)
Россия, Волгоград
Т. Ф. Девятченко
Россия
Девятченко Татьяна Федоровна — к.м.н., кафедра онкологии, гематологии и трансплантологии Института непрерывного медицинского и фармацевтического образования (НМФО)
Россия, Волгоград
Рецензия
Для цитирования:
Коваленко Н.В., Ненарокомов А.Ю., Иванов А.И., Толстопятов С.Е., Жаворонкова В.В., Чухнин А.Г., Сперанский Д.Л., Девятченко Т.Ф. Субментальный кожно-мышечный лоскут при реконструкции дефектов органов полости рта после расширенно-комбинированных резекций. Креативная хирургия и онкология. 2021;11(2):132-137. https://doi.org/10.24060/2076-3093-2021-11-2-132-137
For citation:
Kovalenko N.V., Nenarokomov A.Yu., Ivanov A.I., Tolstopyatov S.Ye., Zhavoronkova V.V., Chukhnin A.G., Speransky D.L., Deviatchenko T.F. Submental Myodermal Flap in Buccal Reconstruction after Extended Combined Resection. Creative surgery and oncology. 2021;11(2):132-137. (In Russ.) https://doi.org/10.24060/2076-3093-2021-11-2-132-137


































