Перейти к:
Отдельные биохимические показатели крови после выполнения право- и левосторонней нефрэктомии в клинической практике
https://doi.org/10.24060/2076-3093-2024-14-3-209-215
Аннотация
Введение. Радикальная нефрэктомия является распространенной операцией, которая в послеоперационном периоде сопровождается значительными изменениями в топографии органов верхнего этажа брюшной полости. В литературе недостаточно сведений о функциональных изменениях в паренхиматозных органах брюшной полости после выполнения нефрэктомии. В связи с этим цель исследования — изучить отдельные ферменты печени и поджелудочной железы в крови пациентов на дооперационном этапе и после радикальной нефрэктомии. Материалы и методы. Проведен ретроспективный анализ медицинских карт 111 пациентов после радикальной нефрэктомии. Пациентам на дооперационном этапе, затем в первые и седьмые сутки после операции выполняли биохимическое исследование: АлАТ, АсАТ, амлаза, диастаза. Анализ проводился на биохимических анализаторах Bio Systems модель BA 400 и Beckman Coulter, модель AU 480. Статистическая обработка проводилась с использованием программы Statistica 10.0. Результаты. При анализе полученных материалов определено, что после радикальной нефрэктомии повышается уровень ферментов печени и поджелудочной железы. Имеется четкая зависимость со стороной операции: при левосторонней нефрэктомии повышается уровень амилазы и диастазы крови, при правосторонней повышается уровень АлАт и АсАт, при этом зависимости от пола пациентов не обнаружено. У части пациентов в послеоперационном периоде не обнаружено повышения уровня изучаемых ферментов, однако почти половина пациентов имеют существенное, в 1,5–2 раза и выше, повышение уровня ферментов, что требует особого контроля и возможной коррекции. Так, максимальный уровень АлАт составил 245 ЕД/л при норме 0–35 ЕД/л., максимальный уровень повышения АсАТ составил 184 МЕ/л (норма 0–35 МЕ/л). Обсуждение. Полученные результаты свидетельствуют о взаимосвязи функциональных нарушений печени и поджелудочной железы и изменении их топографии после радикальной нефрэктомии. Заключение. После радикальной нефрэктомии имеются существенные функциональные нарушения со стороны печени и поджелудочной железы, зависящие от стороны операции: при левосторонней повышается уровень амилазы и диастазы крови, при правосторонней повышается уровень АлАт и АсАт. Почти у половины пациентов уровень ферментов превышает норму в 1,5–2 раза.
Ключевые слова
Для цитирования:
Лященко С.Н., Хазимов А.М., Семенякин И.В., Бегун Д.Н. Отдельные биохимические показатели крови после выполнения право- и левосторонней нефрэктомии в клинической практике. Креативная хирургия и онкология. 2024;14(3):209-215. https://doi.org/10.24060/2076-3093-2024-14-3-209-215
For citation:
Liashchenko S.N., Khazimov A.M., Semeniakin I.V., Begun D.N. Selected Blood Biochemical Parameters after Right and Left Nephrectomy in Clinical Practice. Creative surgery and oncology. 2024;14(3):209-215. (In Russ.) https://doi.org/10.24060/2076-3093-2024-14-3-209-215
ВВЕДЕНИЕ
Ежегодно в мире выполняется огромное количество нефрэктомий, радикальных нефрэктомий, резекций почки по поводу злокачественных новообразований, вторичных поражений почек, поликистоза, обширных травм, мочекаменной болезни и других заболеваний [1–4]. С начала шестидесятых годов прошлого века радикальная нефрэктомия считается оптимальным способом лечения почечно-клеточного рака. При этой операции удаляется большой массив мягких тканей и формируется послеоперационное пространство, которое заполняется органами брюшной полости. При правосторонней нефрэктомии в сторону послеоперационного пространства смещается печень, восходящая ободочная кишка, двенадцатиперстная кишка и головка поджелудочной железы. При оперативном вмешательстве слева кзади смещается нисходящая ободочная кишка, селезенка, часть тела и хвост поджелудочной железы. Наиболее детальную морфометрическую оценку послеоперационных изменений после радикальной нефрэктомии дали С. В. Чемезов, Ю. В. Сафронова с соавт. [5][6]. Однако в указанных работах нет сведений о функциональных нарушениях со стороны органов брюшной полости, которые в послеоперационном периоде меняют свое строение и топографию [7–9]. На наш взгляд, одним из аспектов изучения функциональных нарушений органов верхнего этажа брюшной полости после радикальной нефрэктомии могут стать ферменты печени и поджелудочной железы. Уровень ферментов печени и поджелудочной железы, находящихся в крови, показывает степень повреждения указанных органов. В человеческом организме практически не остается интактных органов и систем при любых вмешательствах в его систему гомеостаза [10][11].
Многообразие функций печени и разнообразный характер их нарушений при большом спектре болезней исключает возможность использования какого-либо единичного теста для адекватной характеристики функционального состояния органа. В каждой клинической ситуации необходимо выбрать оптимальный набор диагностических тестов и адекватно интерпретировать результаты в соответствии с клинической картиной заболевания.
В повседневной практике используются общепринятые клинические и биохимические тесты первой необходимости, такие как содержание билирубина, активность аминотрансфераз, щелочной фосфатазы амилазы крови, диастазы мочи и др. Традиционно эти тесты объединяются в так называемые клинико-биохимические синдромы (цитолиз, холестаз, печеночно-клеточная недостаточность, мезенхимальное воспаление).
Аланинаминотрансфераза (АлАТ) — цитоплазматический фермент, катализирует перенос аминогруппы от аланина на α-кетоглутарат с образованием пировиноградной кислоты и глутаминовой кислоты (в присутствии пиридоксальфосфата). Ее активность наиболее высока в печени, меньшая — в сердце, скелетной мускулатуре, поджелудочной железе, селезенке, легких, эритроцитах. Активность в сыворотке крови у женщин несколько ниже, чем у мужчин. Учитывая тот факт, что данный фермент содержится в цитоплазме различных типов клеток, его уровень в крови возрастает при самых разных процессах, сопровождающихся повреждением или гибелью клеток.
При заболеваниях печени АлАТ является более специфичным маркером, чем AсАТ. В острых случаях активность фермента в сыворотке может превышать нормальные значения в 50 –100 и более раз.
По уровню АлАТ (и в меньшей степени АсАТ) судят о биохимической активности заболевания печени. Повышение показателя в 1,5–3 раза от верхней границы нормы свидетельствует о минимальной активности процесса, в 4–10 раз — об умеренной, более 10 раз — о высокой биохимической активности.
Аспартатаминотрансфераза (АсАТ) — цитоплазматический фермент, катализирует перенос аминогруппы от аспарагиновой кислоты на α-кетоглутарат с образованием щавелевоуксусной и глутаминовой кислот (в присутствии пиридоксальфосфата). Наиболее высокая активность выявляется в сердце, печени, скелетной мускулатуре, нервной ткани и почках, меньшая — в поджелудочной железе [12–14], селезенке, легких. В клетках представлена митохондриальной (2/3) и цитоплазматической (1/3) фракциями. В миокарде у здоровых людей активность ACT примерно в 10 000 раз выше, чем в сыворотке крови.
Так как АлАТ локализуется в цитоплазме, а AсАТ — преимущественно в митохондриях, то при заболеваниях печени АсАТ повышается в меньшей степени, чем АлАТ. Значительное повышение АсАТ свидетельствует о более тяжелом повреждении гепатоцита.
Умеренное увеличение активности (в 2–5 раз от верхней границы нормы) отмечается при острых панкреатитах [15][16].
Амилаза крови — концентрация панкреатического фермента интерпретируется с учетом общего количества амилазы. Наиболее распространенной причиной завышенных показателей является панкреатит. При остром заболевании показатели могут превышать норму в 6–10 и более раз. Она сохраняется высокой в течение 3–5 дней.
Цель исследования: изучить отдельные ферменты печени и поджелудочной железы в крови пациентов на дооперационном этапе и после радикальной нефрэктомии.
МАТЕРИАЛЫ И МЕТОДЫ
Проведен ретроспективный анализ медицинских карт 111 пациентов после радикальной нефрэктомии по поводу злокачественного новообразования почки. Пациентов мужского пола — 67 (60 %), женского 44 (40 %). Им выполнялась право-и левосторонняя нефрэктомия по поводу рака почки в условиях урологического отделения ГБУЗ «ООКОД». Разделение по сторонам оперативного лечения составило 56 (50,5 %) после левосторонней и 55 (49,5 %) после правосторонней радикальной нефрэктомии. Пациенты были включены в исследование по следующим критериям.
Критерии включения:
- Выполненная радикальная нефрэктомия.
- Отсутствие медикаментозной терапии на догоспитальном этапе.
- Ферменты печени и поджелудочной железы в пределах нормы до оперативного вмешательства.
- Отсутствие патологии печени и поджелудочной железы в анамнезе.
Критерии исключения:
- Наличие медикаментозного лечения на догоспитальном этапе.
- Уровень ферментов печени и поджелудочной железы выше нормы до операции.
- Наличие патологии печени и поджелудочной железы в анамнезе.
Пациентам на дооперационном этапе, затем в первые сутки после оперативного лечения и на 7-е сутки после операции выполнялся забор венозной крови с выполнением биохимического исследования показателей: АлАТ, АсАТ, амилаза, диастаза. Анализ проводился в условиях клинической лаборатории на биохимических анализаторах Bio Systems, модель BA 400, и Beckman Coulter, модель AU 480.
Статистическая обработка полученных данных проводилась на персональном компьютере с использованием программы Statistica 10.0. Для оценки центральной тенденции количественных параметров изначально был проведен анализ на соответствие фактического распределения закону нормального распределения при помощи критерия Колмогорова — Смирнова. Если распределение соответствовало закону нормального распределения, то характеристика параметров дана при помощи средней арифметической величины и стандартного отклонения. Представлено в формате «М ± σ» Если распределение было отличным от нормального, описательная статистика проведена при помощи медианы и квартилей. В работе представлено в формате «Ме [ Q25; Q75]». Статистическая значимость различий определялась при помощи непараметрических критериев: для связанных групп — на основе критерия Вилкоксона и рангового дисперсионного анализа Фридмана; для независимых групп по критерию Краскела — Уоллиса при отличном от нормального распределения либо при помощи дисперсионного анализа. Уровень статистической значимости, при котором различия считались существенными, принят при р < 0,05.
РЕЗУЛЬТАТЫ
При изучении аланинаминотрансферазы (АлАт) крови были получены следующие результаты. Имелась статистически значимая тенденция роста значений АлАт на первый день после операции, которая увеличивалась к 7 дню (р < 0,001, рис. 1). Так, средний уровень показателя до операции составлял 19 [ 13; 29] ЕД/л. На 1-й день после операции 23 [ 17; 38]. На 7-й день — 24 [ 18; 33] ЕД/л.
Статистически значимых различий уровня АлАт в зависимости от пола пациентов не выявлено (табл. 1).
В таблице 1 и на рисунке 2 представлены данные об изменении АлАт в зависимости от стороны операции. Выявлено, что при операции слева статистически значимых изменений АлАТ в динамике не было, а справа был статистически значимый рост значений на 1-й и 7-й дни после операции (p < 0,001).
При этом следует отметить, что у части пациентов повышения уровня АлАт не отмечено, таких оказалось 21 %. У 50 % пациентов отмечено значительное повышение уровня АлАт, в 1,5 и более раза, максимальный уровень повышения составил 245 ЕД/л при норме 0–35 ЕД/л. У оставшейся группы пациентов уровень повышения составил не более 30 %.
Изучение аспартатаминотрансферазы (АсАт) крови показало, что АсАт статистически значимо росла к первому дню после операции (p < 0,001), а затем существенно не изменялась. До операции средний уровень АсАт составлял 21 [ 17; 26] МЕ/л; на 1-й день после операции — 29 [ 22; 37] МЕ/л; на 7-й день — 30 [ 23; 36] МЕ/л (рис. 3).
Выявленные тенденции сохранялись как для мужчин, так и для женщин. Существенных различий, обусловленных полом, не выявлено (табл. 2).
В зависимости от стороны операции как слева, так и справа имелись статистически значимые различия значений АсАт до операции и к 1-му дню после операции, а также значимо более высокие значения на первый день после операции справа (табл. 2, рис. 4).
Анализ показателей 111 пациентов показал, что в 31,9 % случаев повышения уровня АсАт не отмечено или оно незначительное. У 68,1 % пациентов, напротив, повышение значительное и составило 1,5–2 раза, максимальный уровень повышения АСАТ составил 184 МЕ/л (при норме 0–35 МЕ/л).
Анализ уровня амилазы крови показал статистически значимый рост ее значения после операции как слева, так и справа с последующим снижением к 7-му дню (р < 0,001). Различия по сторонам операции статистически значимы на первый день после операции (табл. 3, рис. 5).
Из 111 пациентов амилаза крови не повышалась после операции у 18,9 %, у 39,6 % увеличение в послеоперационном периоде составило не более 30 %, значительное повышение в 1,5–2 раза отмечено у 49 пациентов (44,1 %). Норма амилазы крови составляет 20–110 ЕД/л. В нашем наблюдении максимальный уровень повышения составил 124 ЕД/л.
Уровень диастазы в целом статистически значимо изменялся от начала операции к 1 и затем к 7 дню (р < 0,001). Если рассматривать по сторонам операции, то слева динамика статистически значимая (р < 0,001), справа — нет (р = 0,095). Различия между сторонами операции статистически значимы на 1 день (р < 0,001) (табл. 3, рис. 6).
Диастаза не повышалась у 20 пациентов (18 %). У части пациентов отмечается значительное повышение уровня диастазы в 1,5 раза (60,4 %), достигая уровня в 637 ЕД/л при норме 10–124 ЕД/л, у оставшейся группы пациентов повышение составляло не более 30 %.
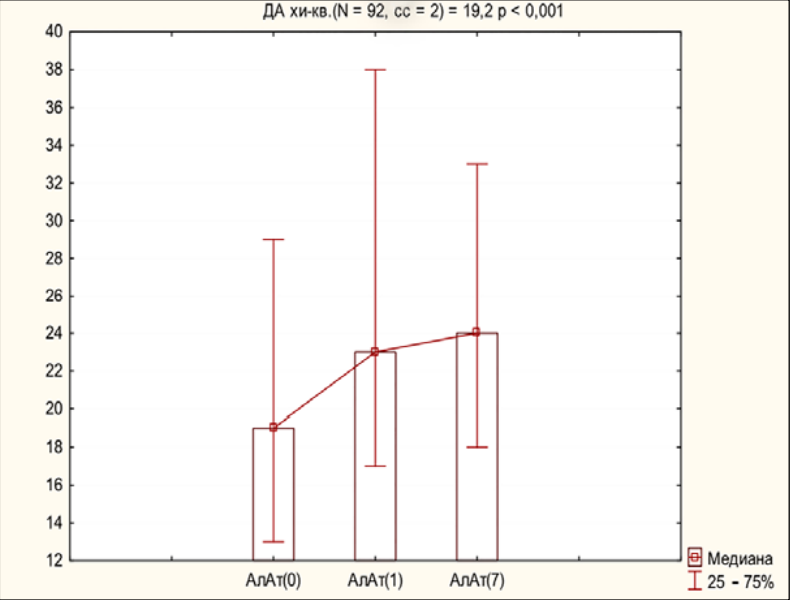
Рисунок 1. Динамика АлАт по срокам наблюдения
Figure 1. ALT dynamics by observation periods
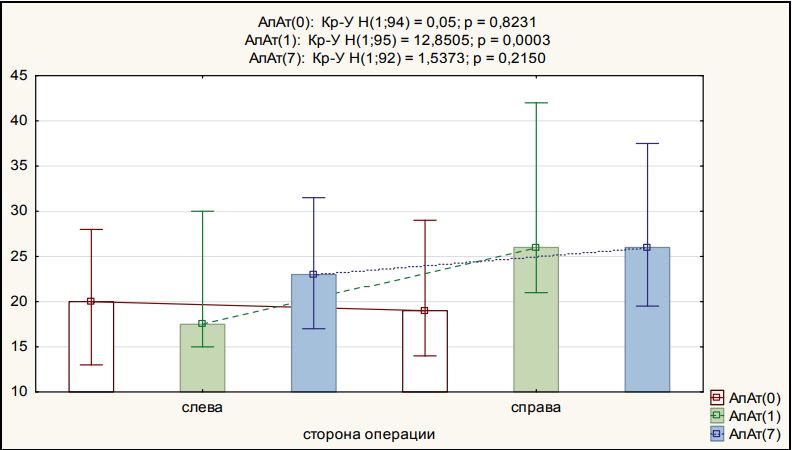
Рисунок 2. Динамика АлАт в зависимости от стороны операции
Figure 2. ALT dynamics depending on the side of the operation
Показатели | АлАт (до операции) | АлАт | АлАт |
Мужчины (n = 55) | 19,0 [ 13,0; 29,0] | 22,0 [ 17,0; 38,5] | 26,0 [ 20,0; 36,0] |
Женщины (n = 39) | 20,0 [ 14,0; 29,0] | 24,0 [ 18,0; 36,0] | 21,0 [ 17,0; 29,0] |
Всего | 19,0 [ 13,0; 29,0] | 23,0 [ 17,0; 38,0] | 24,0 [ 18,0; 33,0] |
Сторона операции слева (n = 45) | 20,0 [ 13,0; 28,0] | 17,5 [ 15,0; 30,0] | 23,0 [ 17,0; 31,5] |
Справа (n = 49) | 19,0 [ 14,0; 29,0] | 26,0 [ 21,0; 42,0] | 26,0 [ 19,5; 37,5] |
Всего | 19,0 [ 13,0; 29,0] | 23,0 [ 17,0; 38,0] | 24,0 [ 18,0; 33,0] |
Таблица 1. Динамика АлАт по полу и стороне операции (ЕД/л)
Table 1. ALT dynamics by sex of patients and side of the operation (U/L)
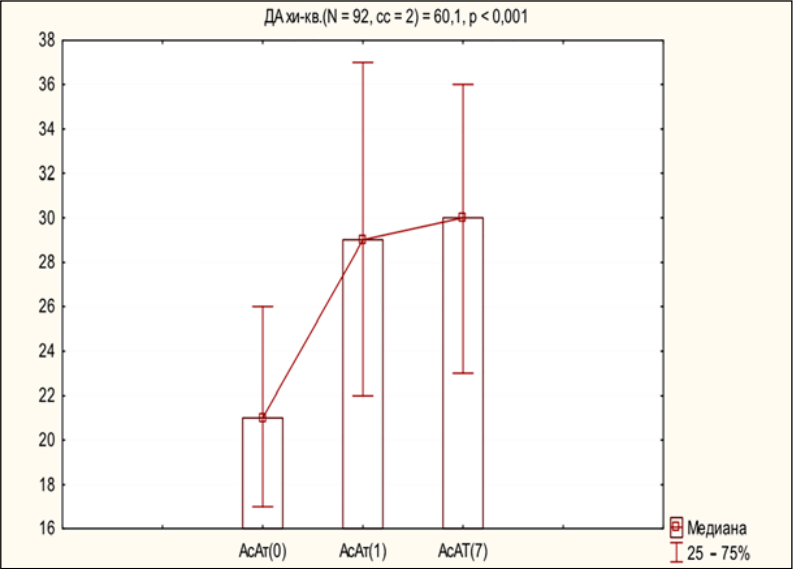
Рисунок 3. Динамика АсАт на 1-е и 7-е сутки после операции
Figure 3. AST dynamics on days 1 and 7 after the operation
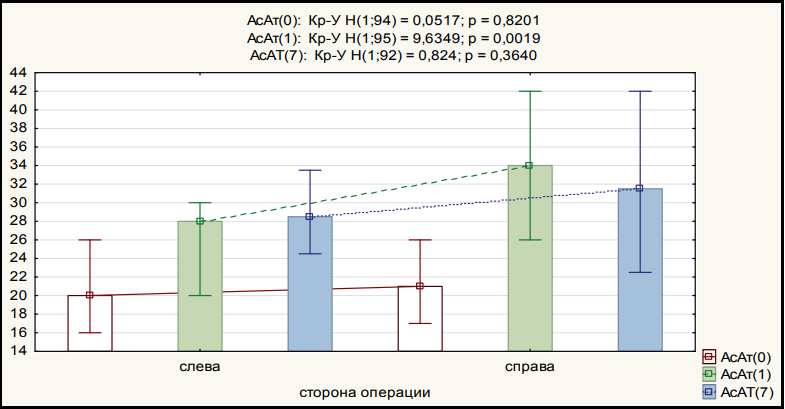
Рисунок 4. Динамика АcАт в зависимости от стороны операции
Figure 4. AST dynamics depending on side of the operation
Показатели | АсАт (до операции) | АсАт | АсАт |
Мужчины (n = 55) | 19,0 [ 16,0; 27,0] | 28,5 [ 21,0; 39,5] | 31,5 [ 24,0; 37,0] |
Женщины (n = 39) | 22,0 [ 19,0; 26,0] | 29,0 [ 26,0; 33,0] | 27,5 [ 22,0; 34,0] |
Всего | 21,0 [ 17,0; 26,0] | 29,0 [ 22,0; 37,0] | 30,0 [ 23,0; 36,0] |
Сторона операции слева (n = 45) | 20,0 [ 16,0; 26,0] | 28,0 [ 20,0; 30,0] | 28,5 [ 24,5; 33,5] |
Справа (n = 49) | 21,0 [ 17,0; 26,0] | 34,0 [ 26,0; 42,0] | 31,5 [ 22,5; 42,0] |
Всего | 21,0 [ 17,0; 26,0] | 29,0 [ 22,0; 37,0] | 30,0 [ 23,0; 36,0] |
Таблица 2. Динамика средних значений [min; max] АсАт у мужчин и женщин и на стороне операции (ЕД/л)
Table 2. Dynamics of AST mean values [min; max]: male and female patients, left and right side of the operation (U/L)
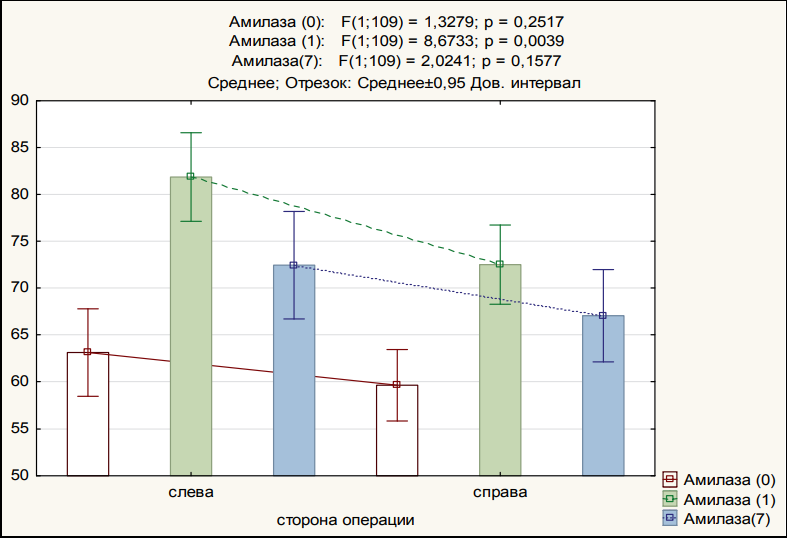
Рисунок 5. Динамика уровня амилазы в зависимости от стороны операции
Figure 5. Dynamics of amylase level depending on side of the operation
| Сторона операции/сроки забора кров | Слева | Справа |
Амилаза | до операции | 63,1 ± 17,6 | 59,6 ± 14,0 |
1 день после операции | 81,9 ± 17,8 | 72,5 ± 15,5 | |
7 день после операции | 72,4 ± 21,6 | 67,0 ± 18,1 | |
Диастаза | до операции | 223,4 ± 81,2 | 228,4 ± 90,1 |
1 день после операции | 413,7 ± 68,5 | 267,3 ± 93,0 | |
7 день после операции | 256,4 ± 78,4 | 242,0 ± 76,1 |
Таблица 3. Динамика уровня амилазы и диастазы в зависимости от стороны операции (ЕД/л)
Table 3. Dynamics of amylase and diastase level depending on side of the operation (U/L)
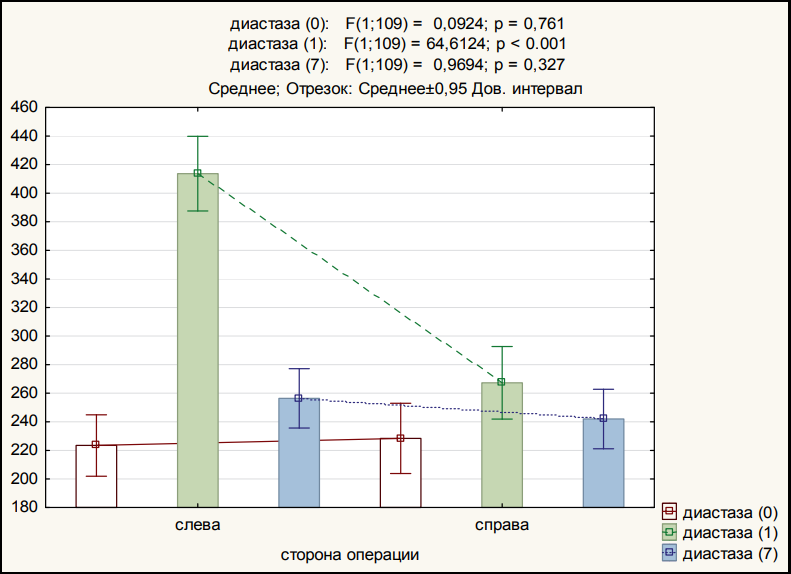
Рисунок 6. Динамика диастазы в зависимости от стороны операции
Figure 6. Dynamics of diastase depending on side of the operation
ОБСУЖДЕНИЕ
При постановке цели работы нами была сформулирована гипотеза о возможных функциональных изменениях органов верхнего этажа брюшной полости, а именно печени и поджелудочной железы, после радикальной нефрэктомии. На наш взгляд, это связано с теми изменениями топографии органов после радикальной нефрэктомии, которые описаны в работах С. В. Чемезова и Ю. В. Сафроновой [5][6].
Проведенное исследование показало, что после радикальной нефрэктомии имеются существенные функциональные нарушения со стороны печени и поджелудочной железы, вероятно, связанные со смещением их кзади в послеоперационное пространство. Первичным механизмом, запускающим выявленные нарушения в уровне ферментов печени и поджелудочной железы, является внутрибрюшное давление, под действием которого смещаются органы и анатомические образования. Далее смещение печени кзади после правосторонней радикальной нефрэктомии в раннем послеоперационном периоде приводит к натяжению печеночно-двенадцатиперстной связки, изменению кровоснабжения в системе собственно печеночной артерии и воротной вены, что ведет к повреждению клеток печени и повышению уровня ферментов.
Полученные результаты показали отсутствие повышения уровня ферментов у одной трети пациентов, и это не говорит об отсутствии анатомических и функциональных изменений, это показывает возможности функциональной компенсации печени. У 2/3 пациентов наблюдаются существенные повреждения клеток печени. Следует отметить, что возможное повреждение клеток печени связано с применением препаратов для наркоза, но в пользу нашей гипотезы говорит отсутствие повышения уровня ферментов печени после левосторонней нефрэктомии и высокий уровень ферментов, который сохраняется на протяжении 7 суток после правосторонней радикальной нефрэктомии.
Поджелудочная железа после радикальной нефрэктомии слева смещается кзади, при этом она удлиняется и ее хвост относительно тела железы загибается под углом. Между хвостом и телом железы образован угол, открытый кзади и вправо. По нашему мнению, именно образовавшаяся деформация железы ведет к повышению давления в протоковой системе, повреждению паренхимы железы и, как результат, повышению уровня ее ферментов, характеризующих уровень повреждения органа. Отсутствие повреждения клеток поджелудочной железы отмечено лишь у 18 % пациентов, а максимальный уровень диастазы превышал норму в 5 раз. Так, имеется четкая зависимость между стороной операции и повышением уровня ферментов: при левосторонней повышается уровень амилазы и диастазы крови, при правосторонней повышается уровень АлАт и АсАт.
Таким образом, почти половина пациентов в изученном послеоперационном периоде имеют существенное (в 1,5–2 раза) повышение уровня ферментов. У всех пациентов в раннем послеоперационном периоде необходимо следить за биохимическими показателями крови, в частности уровнем ферментов, и при необходимости назначать корригирующую терапию.
Проведенное исследование демонстрирует функциональные нарушения со стороны паренхиматозных органов верхнего этажа брюшной полости и требует дальнейшего изучения на более поздних сроках. Кроме того, топографо-анатомические изменения после радикальной нефрэктомии касаются и полых органов желудочно-кишечного тракта, прежде всего восходящего и нисходящего отделов ободочной кишки, функциональное состояние которых также необходимо изучать.
ВЫВОДЫ
- После радикальной нефрэктомии имеются существенные функциональные нарушения со стороны печени и поджелудочной железы, вероятно, связанные со смещением их кзади в послеоперационное пространство.
- Имеется четкая зависимость между стороной операции и повышением уровня ферментов: при левосторонней повышается уровень амилазы и диастазы крови, при правосторонней повышается уровень АлАт и АсАт.
- Почти половина пациентов в изученном послеоперационном периоде имеют существенное, в 1,5–2 раза, повышение уровня ферментов, что требует особого контроля и возможной коррекции.
Список литературы
1. Siegel R.L., Mitter K.D., Jemal A. Cancer statistics, 2019. CA cancer J Clin. 2019;69(1):7–34. DOI: 10.3322/caac.21551
2. Аксель Е.М., Матвеев В.Б. Статистика злокачественных новообразований мочевых и мужских половых органов в России и странах бывшего СССР. Онкоурология. 2019;15(2):15–24. DOI: 10.17650/1726-9776-2019-15-2-15-24
3. Кадыров З.А., Одилов А.Ю., Ягудаев Д.М. Сравнительный анализ интра- и послеоперационных осложнений ретроперитонеоскопической и лапароскопической нефрэктомии при опухолях больших размеров. Онкоурология. 2018;14(4):22–8. DOI: 10.17650/1726-9776-2018-14-4-22-28
4. Кадыров З.А., Одилов А.Ю. Осложнения традиционной, лапароскопической и ретроперитонеоскопической нефрэктомии при различных заболеваниях почек. Урология. 2020;4:151–6. DOI: 10.18565/urology.2020.4.151-156
5. Сафронова Ю.В., Чемезов С.В. Топографоанатомические изменения восходящей и нисходящей ободочной кишки при раке почек и после нефрэктомии. Морфология. 2020;157(2–3):187–8.
6. Чемезов С.В., Сафронова Ю.В. Закономерности изменений в топографии живота при опухолях почек и после нефрэктомии. Вестник Военно-медицинской академии. 2017;19(S3):157–8.
7. Clayman R.V., Kavoussi L.R., Soper N.J., Dierks S.M., Meretyk S., Darcy M.D., et al. Laparoscopic nephrectomy: initial case report. J Urol. 1991;146(2):278–82. DOI: 10.1016/s0022-5347(17)37770-4
8. Каган И.И. Топографо-анатомические изменения после резекций и удалений внутренних органов как проблема и составная часть современной клинической анатомии. Морфологические ведомости. 2017;25(1):6–9. DOI: 10.20340/mv-mn.17(25).01.01
9. Монина Ю.В., Чемезов С.В. Особенности компьютерно-томографической анатомии забрюшинного пространства после нефрэктомий Креативная хирургия и онкология. 2014;3:52–4. DOI: 10.24060/2076-3093-2014-0-3-52-54
10. Giannini E.G., Testa R., Savarino V. Liver enzyme alteration: a guide for clinicians. CMAJ. 2005;172(3):367–79. DOI: 10.1503/cmaj.1040752
11. Forbes A., Misiewicz J.J., Compton C.C., Levine M.S., Quraishy M. Sh., Rubesin S.E., et al. (eds) Atlas of Clinical Gastroenterology. Elsevier; 2005.
12. Dominguez-Munoz J.E. (ed.) Clinical pancreatology for practicing gastroenterologists and surgeons. Blackwell Publishing Company; 2005.
13. Siegmund E., Löhr J.M., Schuff-Werner P. The diagnostic validity of non-invasive pancreatic function tests - a meta-analysis. Z Gastroenterol. 2004;42(10):1117–28 (In German). DOI: 10.1055/s-2004-813604
14. Issa Y., van Santvoort H.C., van Dieren S., Besselink M.G., Boermeester M.A., Ahmed Ali U. Diagnosing chronic pancreatitis: comparison and evaluation of different diagnostic tools. pancreas. 2017;46(9):1158–64. DOI: 10.1097/MPA.0000000000000903
15. Beger H.G., Warshaw A.L., Hruban R.H., Buchler M.W., Lerch M.M., Neoptolemos J.P., et al. The Pancreas: An Integrated Textbook of Basic Science, Medicine and Surgery. Oxford: Willey Blackwell; 2018.
16. Adams D.B., Cotton P.B, Zyromski N.J., Windsor J.A. Pancreatitis: Medical and Surgical Management. Chichester: Wiley Blackwell; 2017.
Об авторах
С. Н. ЛященкоРоссия
Лященко Сергей Николаевич — д.м.н., кафедра оперативной хирургии и клинической анатомии
Оренбург
А. М. Хазимов
Россия
Хазимов Айнур Мухаметгалеевич — урологическое отделение, кафедра хирургии
И. В. Семенякин
Россия
Семенякин Игорь Владимирович — д.м.н
Оренбург
Д. Н. Бегун
Россия
Бегун Дмитрий Николаевич — д.м.н., доцент, кафедра сестринского дела, кафедра общественного здоровья и здравоохранения
Москва
Рецензия
Для цитирования:
Лященко С.Н., Хазимов А.М., Семенякин И.В., Бегун Д.Н. Отдельные биохимические показатели крови после выполнения право- и левосторонней нефрэктомии в клинической практике. Креативная хирургия и онкология. 2024;14(3):209-215. https://doi.org/10.24060/2076-3093-2024-14-3-209-215
For citation:
Liashchenko S.N., Khazimov A.M., Semeniakin I.V., Begun D.N. Selected Blood Biochemical Parameters after Right and Left Nephrectomy in Clinical Practice. Creative surgery and oncology. 2024;14(3):209-215. (In Russ.) https://doi.org/10.24060/2076-3093-2024-14-3-209-215


































