Перейти к:
Лапароскопические технологии в лечении ганглионевромы забрюшинного пространства
https://doi.org/10.24060/2076-3093-2024-14-1-78-84
Аннотация
Введение. Ганглионеврома является относительно редкой патологией в рутинной практике врача-онколога, без конкретно сформулированных современных протоколов и руководств по диагностике и лечению.
Цель работы: представить клиническое наблюдение по терапии ганглионевромы забрюшинного пространства у молодой пациентки, а также современный взгляд и обзор литературы, касающийся данной проблемы.
Материалы и методы. Представлены результаты лечения пациентки с ганглионевромой забрюшинного пространства в ГКОБ № 1. Для обзора использовались базы данных PubMed, SCOPUS, eLibrary.
Результаты и обсуждение. В данной статье представлено относительно редкое наблюдение пациентки с достаточно крупной ганглионевромой забрюшинного пространства, а также вариант радикального малоинвазивного хирургического лечения данной нозологии.
Заключение. Диагностика нейрогенных образований, как правило, не представляет явной трудности лишь при крупных размерах, являясь случайной находкой при диспансерном наблюдении и клинически протекая, как правило, бессимптомно. Проведение радикального хирургического лечения в объеме лапароскопического удаления неорганных забрюшинных образований имеет ряд очевидных преимуществ, которые в случае технической возможности клиник и наличия опыта применения малоинвазивных технологий на разных этажах брюшной полости стоит использовать в лечении данных нозологий.
Ключевые слова
Для цитирования:
Ерыгин Д.В., Скляр И.А., Черняев В.А., Куликова Е.А., Трищенков С.Ю., Галкин В.Н. Лапароскопические технологии в лечении ганглионевромы забрюшинного пространства. Креативная хирургия и онкология. 2024;14(1):78-84. https://doi.org/10.24060/2076-3093-2024-14-1-78-84
For citation:
Erygin D.V., Sklyar I.A., Chernyaev V.A., Kulikova E.A., Trishchenkov S.Yu., Galkin V.N. Laparoscopic technologies in the treatment of retroperitoneal ganglioneuroma. Creative surgery and oncology. 2024;14(1):78-84. (In Russ.) https://doi.org/10.24060/2076-3093-2024-14-1-78-84
ВВЕДЕНИЕ
Забрюшинные неорганные новообразования длительное время не встречались и никак не описывались в медицинской литературе, и лишь в 1507 году Girolamo Benivieni дал литературное описание, а уже S. Lobstein в 1829 г. предложил терминологическое определение данной нозологии как «забрюшинные саркомы». Первыми учеными в России, которые стали упоминать и говорить о забрюшинных новообразованиях в медицинской литературе, были М. М. Кузнецов и Н. Н. Филиппов в конце XIX века [1]. В том же веке в мировой литературе появляются упоминания о нейрогенных забрюшинных новообразованиях, которые впервые описал Р. Вирхов как нейробластому, когда сообщал о клиническом случае глиомы надпочечника. Позднее, уже в 1906 г., Е. Zuckerkandl и A. Kohn определили данную ткань как происходящую из симпатических ганглиев, а двумя годами позже J. Verocay впервые описал шванному. В дальнейшем в литературе встречались различные термины, описывающие данные образования: солитарная опухоль оболочки нерва, неврилеммома, периневральная фибробластная опухоль, и, наконец, она была окончательно определена и классифицирована ВОЗ как шваннома.
С точки зрения эпидемиологии, частота встречаемости неорганных забрюшинных образований варьирует от 0,01 до 0,4 %, что позволяет отнести их к орфанным заболеваниям. Они представляют собой группу опухолей эктодермального происхождения, к которым относятся некоторые разновидности образований из клеток оболочек периферических нервов: шванномы периферических ганглиев; ганглионевромы и нейробластомы периферических параганглиев; доброкачественные и злокачественные параганглиомы или же хемодектомы, а также опухоли из нейроэктодермального зачатка.
Все вышеописанные опухоли в зависимости от степени дифференцировки и гистологического типа опухоли обладают как способностью к рецидивированию и метастазированию, так и определенными особенностями типа роста опухоли. Стоит упомянуть, что образования, происходящие из симпатических ганглиев, локализуются в параспинальных областях, надпочечниках и в органе Цукеркандля (скопление хромаффинных клеток параспинально на уровне LI–LIII) [2]. Ганглионевромы же являются образованиями, происходящими как из центральной, так и из периферической нервной системы, являясь опухолью из зрелых клеток нервных ганглиев, возникающей на фоне нарушения закладки клеток симпатической нервной системы, которые локализуются, как правило, в заднем средостении, мозговом веществе надпочечников, забрюшинном пространстве, полости малого таза и нередко прорастают в позвоночный канал с формированием паравертебрального и экстрамедуллярного компонентов. Выявляются, как правило, в детском и подростковом возрасте.
Крайняя редкость данной патологии, а также отсутствие явной клинической картины при небольших размерах образований вызывает объективные диагностические трудности, так что они являются, как правило, случайной находкой при обследовании, что требует индивидуального подхода к каждому случаю с целью выбора активной хирургической тактики или варианта динамического наблюдения [3]. Поэтому нет явного отличия в клинической картине и проявлении между всеми неорганными забрюшинными новообразованиями и конкретно нейрогенными образованиями, за исключением параганглиом, которые являются гормонально активными опухолями с повышением уровня катехоламинов в крови и развитием характерной клинической картины в виде чувства сердцебиения, головной боли, головокружения и шума в ушах [4].
При проведении хирургических операций с целью топической классификации забрюшинных новообразований В. В. Цвиркун в 2000 г. в своей диссертационной работе предложил классификацию (рис. 1), основанную на делении забрюшинного пространства на 5 зон:
1-я — между левым куполом диафрагмы сверху, супраренальным сегментом аорты слева, левой почечной артерией снизу и боковой брюшной стенкой справа;
2-я — между левой почечной артерией снизу, инфраренальным сегментом аорты слева, левой общей подвздошной артерией снизу и боковой брюшной стенкой справа;
3-я — ниже подвздошных артерий и безымянной линии;
4-я — между правой общей подвздошной артерией снизу, инфраренальным сегментом аорты справа, боковой брюшной стенкой слева и правой почечной артерией сверху;
5-я — между правой почечной артерией снизу, супраренальным сегментом аорты справа, боковой брюшной стенкой слева и правым куполом диафрагмы сверху.
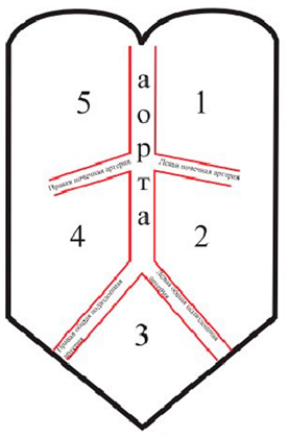
Рисунок 1. Схематическая классификация забрюшинных новообразований по классификации В. В. Цвиркуна
Figure 1. Schematic classification of retroperitoneal neoplasms according to the classification of V. V. Tsvirkun
Степень занятости зоны образованием оценивается по 5-балльной шкале. Если зона свободна от образования, ставится 0.
Также существует классификация, предложенная W. O. Russel в 1977 году и далее вошедшая в международную классификацию TNM UICC сначала как все неорганные забрюшинные новообразования, а далее выделенная в 2000 г. уже в отдельную классификацию неорганных забрюшинных нейрогенных новообразований:
Размеры опухоли: Т1 — опухоль менее 5 см; Т2 — опухоль более 5 см; Т3 — опухоль больших размеров с прорастанием соседних органов и структур.
Состояние регионарных лимфатических узлов: N0 — регионарные лимфатические узлы не увеличены; N1 — пальпируются увеличенные лимфатические узлы.
Наличие отдаленных метастазов: М0 — метастазов нет; М1 — имеются отдаленные метастазы.
Степень созревания опухоли: G1 — зрелые опухоли; G2–3 — пограничные опухоли; G4 — незрелые опухоли.
Среди всех нейрогенных образований наибольшей склонностью к метастазированию обладают параганглиомы, нейробластомы и злокачественные шванномы.
В диагностике нейрогенных забрюшинных новообразований помимо жалоб и анамнеза, которые, как было показано выше, не имеют специфической картины и патогномоничного симптомо- и синдромокомплекса, скрининговыми методами являются УЗИ, МРТ и КТ, которые помогают определить его синтопию. Ультразвуковое исследование обычно показывает гомогенное, четко очерченное, гипоэхогенное образование, тогда как КТ с контрастированием выявляет гомогенное, относительно хорошо инкапсулированное образование с отсутствием или небольшим усилением в артериальной фазе и прогрессивным легким усилением в отсроченной фазе. У 20 % пациентов могут наблюдаться ограниченные или пятнистые кальцинаты. При магнитно-резонансной томографии опухоль описывается как изоинтенсивная или гипоинтенсивная по отношению к спинному мозгу на Т1-взвешенных изображениях, гиперинтенсивная на Т2-взвешенных изображениях, а также как гетерогенная на контрастно-усиленных Т1-взвешенных изображениях. Ганглионевриномы не поглощают фтордезоксиглюкозу, что делает позитронно-эмиссионную компьютерную томографию не имеющей диагностической ценности [5].
Однако важнейшим диагностическим тестом в определении нейроэндокринных забрюшинных опухолей является сцинтиграфия с 123-метайодбензилгуанидином, которая выявляет как первичное, так и метастатическое поражение. По данным литературы, чувствительность данного метода исследования составляет 76,6–96,3 %, специфичность — 88–100 % [6]. Не доказало своей эффективности и целесообразности проведение дооперационной тонкоигольной биопсии с целью гистологической верификации в связи с малой информативностью данного исследования, а главное — отсутствием влияния на дальнейшую тактику ведения.
С точки зрения лечебной тактики хирургический метод является главным и основным методом лечения данной патологии, позволяющий добиться желаемого эффекта, что не позволяют ни лекарственный, ни лучевой методы [7][8]. Малоинвазивная хирургия при ее известных преимуществах по сравнению с традиционным доступом в лечении солидных образований различных локализаций имеет свое место как при ганглионевромах забрюшинного пространства [9][10], так и при иных локализациях [11][12] причем как лапароскопическая, так и роботическая [13][14].
По данным различных исследований, при проведении химиотерапии препаратами циклофосфамид, винкристин, дакарбазин у больных с метастатическими забрюшинными параганглиомами полный ответ получен у 2 из 14 пациентов, а частичный — у 6 больных [15]. Таким образом, комбинированные и комплексные методы лечения применяются лишь при появлении метастатического поражения.
МАТЕРИАЛЫ И МЕТОДЫ
Представляем клинический случай успешно проведенного лечения пациентки с ганглионевромой забрюшинного пространства с использованием лапароскопического доступа.
Пациентка Г., 39 лет, проходила диспансерное наблюдение, при котором по данным УЗИ органов брюшной полости от февраля 2022 г. было выявлено образование забрюшинного пространства. При дальнейшем дообследовании по данным КТ органов брюшной полости с в/в контрастированием (рис. 2) от 09.03.2022 г. определяется образование забрюшинного пространства, ниже сосудистой ножки правой почки образование овальной формы размерами 90×65 мм, протяженностью до 110 мм, с четкими контурами. Структура образования кистозно-солидная с участками соединительнотканных включений. Образование прилегает к медиальной поверхности и сосудистой ножке правой почки, сдавливает дистальные отделы лоханки, также прилегает к нижней полой вене (НПВ), правому мочеточнику, поясничной мышце.
Пациентка была госпитализирована в клинику с целью выполнения планового оперативного вмешательства. Больной 30.03.2022 г. была выполнена операция в объеме лапароскопического удаления неорганной забрюшинной опухоли правого забрюшинного пространства (рис. 3). При интраоперационной ревизии нижний полюс опухоли был расположен на правых подвздошных сосудах, оттесняя их медиально, правый мочеточник смещен латерально и кпереди от опухоли. Медиальный край опухоли прилежал к нижней полой вене с распространением на межаортокавальный промежуток и вовлечением поясничных артерий. Нижняя полая вена была мобилизована до уровня конфлюенса подвздошных вен, взята на резиновую держалку. Была выполнена мобилизация нижнего полюса опухоли от подвздошных сосудов, а также в межаортокавальном промежутке с последовательным клипированием и пересечением поясничных артерий и вен, кровоснабжающих опухоль. Опухоль была удалена единым блоком.
Отмечалось гладкое течение послеоперационного периода, пациентка была выписана на 3-и сутки после операции.
По результатам послеоперационного гистологического исследования получены следующие результаты:
— макроскопическое описание — узловое образование размерами 13,0×11,0×8,0 см, розовато-сероватого цвета, покрыто тонкой прозрачной капсулой (рис. 4). На разрезе опухоль на всем протяжении представлена желтоватой и белесоватой тканью волокнистого вида, желеобразной консистенции, с точечными кровоизлияниями;
— микроскопическое описание — фрагменты новообразования, представленного шванновскими клетками с волнистыми змеевидными ядрами, с заостренными концами, разделенными проволочно-подобными коллагеновыми фибриллами и ганглионарными клетками с широким ободком базофильной цитоплазмы и мелкими пиктоничными ядрами (рис. 5). Клетки располагаются в миксоидизированной коллагеновой строме. Митотическая активность не определяется.
Заключение гистологического исследования — морфологическая картина соответствует ганглионевроме забрюшинного пространства.
Больная находится под динамическим наблюдением. По результатам контрольного обследования — без признаков прогрессирования заболевания или местного рецидива.
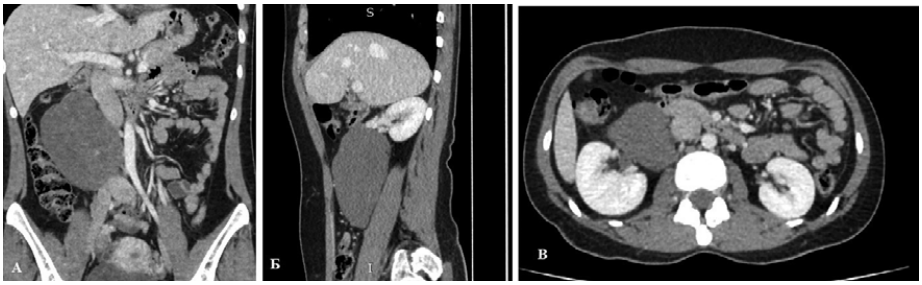
Рисунок 2. Данные КТ-исследования: А — фронтальная проекция; Б — сагиттальная проекция; В — аксиальная проекция
Figure 2. CT examination: A) frontal view; Б) sagittal view; В) axial view
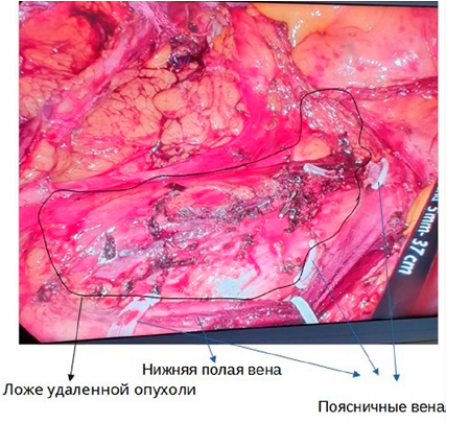
Рисунок 3. Ложе удаленной неорганной забрюшинной опухоли правого забрюшинного пространства
Figure 3. Bed of the removed non-organ-specific retroperitoneal neoplasm in the right retroperitoneum
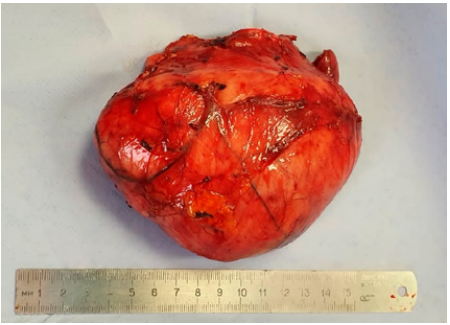
Рисунок 4. Макроскопическое фото удаленного образования
Figure 4. Macroscopic photo of the removed neoplasm
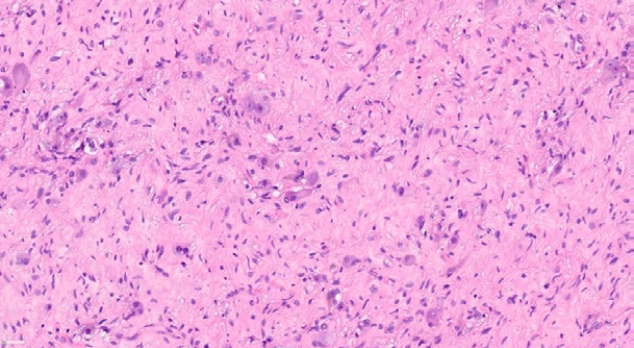
Рисунок 5. Микрофотография удаленного препарата в 400-кратном увеличении, окраска гематоксилин-эозином
Figure 5. Microphotograph of the removed preparation at x400, hematoxylin-eosin staining
РЕЗУЛЬТАТЫ И ОБСУЖДЕНИЕ
Забрюшинные ганглионевромы представляют собой редкие, хорошо дифференцированные, медленнорастущие опухоли, обычно проявляющиеся без каких-либо существенных симптомов. Хотя они могут достигать чрезвычайно больших размеров, редко инвазируют и чаще смещают соседние сосуды и органы. В текущем клиническом случае у молодой пациентки была выявлена крупная ганглионеврома при диспансерном осмотре. Наличие технической возможности и опыт лапароскопической хирургии на разных этажах органов брюшной полости позволили в данном случае выполнить малоинвазивное вмешательство, несмотря на относительно крупные размеры образования, с положительным непосредственным и отдаленным результатами.
При сравнении нашего опыта с различными литературными данными, в которых определялась роль малоинвазивных технологий в лечении нейрогенных забрюшинных образований, было установлено, что в группу малоинвазивного хирургического лечения включались, как правило, пациенты с размерами образования не более 8 см [16–19], что позволяет представить данный клинический случай как относительно редкое интересное наблюдение, демонстрирующее преимущества и безопасность лапароскопической хирургии при крупных ганглионевромах. Полное хирургическое удаление данного образования является методом выбора, хотя и является технически сложным вмешательством, учитывая анатомическое происхождение и расположение. Рецидивы после полного удаления опухоли редки. Рекомендуется регулярное и длительное наблюдение для исключения местного рецидива, особенно в случаях с микроскопическими признаками остаточной опухоли.
ЗАКЛЮЧЕНИЕ
Проведение хирургического лечения в объеме лапароскопического удаления неорганных забрюшинных образований имеет ряд очевидных преимуществ: лучшая визуализация за счет двукратного увеличения, что вытекает в следующий плюс — более прецизионная работа с тканями, что ведет к меньшей травматичности и более быстрой реабилитации и лучшему косметическому эффекту. Рекомендовать лапароскопический доступ можно в клиниках, имеющих большой опыт выполнения лапароскопических операций на различных этажах брюшной полости.
Список литературы
1. Мимоход А.А., Знаменский А.А., Сон А.И. Современные взгляды на неорганные образования забрюшинного пространства. Кремлевская медицина. Клинический вестник. 2017;(4-2):45–53.
2. Yamanaka M., Saitoh F., Saitoh H., Nisimura S., Sawada Y., Tsukui A., et al. Primary retroperitoneal ganglioneuroblastoma in an adult. Int J Urol. 2001;8(3):130–2. DOI: 10.1046/j.1442-2042.2001.00266.x
3. Geoerger B., Hero B., Harms D., Grebe J., Scheidhauer K., Berthold F. Metabolic activity and clinical features of primary ganglioneuromas. Cancer. 2001;91:1905–13. DOI: 10.1002/1097-0142(20010515)91:10<1905::aid-cncr1213>3.0.co;2-4
4. Бабаханова С.Б., Качанов Д.Ю., Щербаков А.П., Рощин В.Ю., Друй А.Е., Ликарь Ю.Н. и др. Ганглионейрома как феномен дозревания нейробластомы. Вопросы гематологии/онкологии и иммунопатологии в педиатрии. 2020;19(4):133–42. DOI: 10.24287/1726-1708-2020-19-4-133-142
5. Wu Z., Zeng Q., Zhang X., Tu S., Zhang F. Ganglioneuroma in unusual sites: clinical, radiologic and pathological features. Int J Clin Exp Pathol. 2018;11(10):4862–6. PMID: 31949561
6. Наумова А.С. Ганглионейробластома шеи у 6-летнего ребенка (клинический случай и обзор литературы). Здоровье мегаполиса. 2021;2(3):77–82. DOI: 10.47619/2713-2617.zm.2021.v2i3;77–82
7. Tao T., Shi H., Wang M., Perez-Atayde A.R., London W.B., Gutierrez A., et al. Ganglioneuromas are driven by activated AKT and can be therapeutically targeted with mTOR inhibitors. J Exp Med. 2020;217(10):e20191871. DOI: 10.1084/jem.20191871
8. Токпанов С.И., Тусупбекова М.М., Даутов Т.Б., Серикбаев А.З., Жумабаев И.Ж., Садвакасов М.С. и др. Лапароскопическая технология в хирургическом лечении параганглиомы. Вестник Казахского Национального медицинского университета. 2020;1:349–55.
9. Huang K., Wang Y., Gu X., Xiao Q., Tu X. Retroperitoneal laparoscopic surgery in the treatment of complex adrenal tumors. Cancer Manag Res. 2020;12:5787–91. DOI: 10.2147/CMAR.S257310
10. Hu M., Tang Z., Cai Y., Yuan X. Giant adrenal ganglioneuroma in children: a case report. Discov Oncol. 2022;13(1):104. DOI: 10.1007/s12672-022-00573-3
11. Felföldi T., Varga Z., Kolozsi P., Kovács D.Á., Tóth D. Laparoscopic resection of ganglioneuroma from the hepatoduodenal ligament: A case report. Int J Surg Case Rep. 2023;112:108914. DOI: 10.1016/j.ijscr.2023.108914
12. Choi S.M., Choi S.H., Choi H.R., Kim J.K., Lee C.R., Lee J., et al. Feasibility and safety of the posterior retroperitoneoscopic approach in the resection of aortocaval and infrarenal paraganglioma: a single-center experience. Surg Endosc. 2021;35(12):7246–52. DOI: 10.1007/s00464-021-08662-0
13. Huang K., Wang Y. H. Application of retroperitoneal laparoscopy and robotic surgery in complex adrenal tumors. Artif Intel Cancer. 2021;2(3):42–8. DOI: 10.35713/aic.v2.i3.42
14. Garzon-Muvdi T., Belzberg A., Allaf M.E., Wolinsky J.P. Intraoperative nerve monitoring in robotic-assisted resection of presacral ganglioneuroma: operative technique. Oper Neurosurg (Hagerstown). 2019;16(1):103–10. DOI: 10.1093/ons/opy040
15. Edström E., Gröndal S., Norström F., Palmér M., Svensson K.A., Widell H., et al. Long term experience after subtotal adrenalectomy for multiple endocrine neoplasia type IIa. Eur J Surg. 1999;165(5):431–5. DOI: 10.1080/110241599750006659
16. Kirchweger P., Wundsam H.V., Fischer I., Rösch C.S., Böhm G., Tsybrovskyy O., et al. Total resection of a giant retroperitoneal and mediastinal ganglioneuroma-case report and systematic review of the literature. World J Surg Oncol. 2020;18(1):248. DOI: 10.1186/s12957-020-02016-1
17. Hou Z., Xie Q., Qiu G., Jin Z., Mi S., Liu C., et al. Safety and efficacy of laparoscopic transperitoneal versus retroperitoneal resection for benign retroperitoneal tumors: a retrospective cohort study. Surg Endosc. 2023;37(12):9299–309. DOI: 10.1007/s00464-023-10504-0
18. Nagano S., Miyoshi N., Fujino S., Mizusima T., Doki Y., Eguchi H. Laparoscopic resection of a large nonadrenal ganglioneuroma adhered to the aorta and inferior mesenteric artery: A case report and literature review. Int J Surg Case Rep. 2021;78:16–20. DOI: 10.1016/j.ijscr.2020.11.127
19. Saadi A., Chebbi S., Mokadem S., Kacem L.B.H., Chakroun M., Slama M.R.B. Retroperitoneal ganglioneuroma: A five-case series from a single Tunisian center. Int J Surg Case Rep. 2023;111:108840. DOI: 10.1016/j.ijscr.2023.108840
Об авторах
Д. В. ЕрыгинРоссия
Ерыгин Дмитрий Валерьевич — д.м.н., онкологическое отделение № 2
Москва
И. А. Скляр
Россия
Скляр Илья Алексеевич — онкологическое отделение № 2
Москва
В. А. Черняев
Россия
Черняев Виталий Александрович — к.м.н., онкоурологическое отделение № 1
Москва
Е. А. Куликова
Россия
Куликова Евгения Александровна — отделение лучевой диагностики
Москва
С. Ю. Трищенков
Россия
Трищенков Сергей Юрьевич
Москва
В. Н. Галкин
Россия
Галкин Всеволод Николаевич — д.м.н., профессор
Москва
Рецензия
Для цитирования:
Ерыгин Д.В., Скляр И.А., Черняев В.А., Куликова Е.А., Трищенков С.Ю., Галкин В.Н. Лапароскопические технологии в лечении ганглионевромы забрюшинного пространства. Креативная хирургия и онкология. 2024;14(1):78-84. https://doi.org/10.24060/2076-3093-2024-14-1-78-84
For citation:
Erygin D.V., Sklyar I.A., Chernyaev V.A., Kulikova E.A., Trishchenkov S.Yu., Galkin V.N. Laparoscopic technologies in the treatment of retroperitoneal ganglioneuroma. Creative surgery and oncology. 2024;14(1):78-84. (In Russ.) https://doi.org/10.24060/2076-3093-2024-14-1-78-84


































