Перейти к:
Лапароскопическое удаление внеорганной забрюшинной кисты больших размеров
https://doi.org/10.24060/2076-3093-2024-14-2-194-199
Аннотация
Введение. Внеорганные кисты забрюшинного пространства (ВКЗП) были и остаются сложной проблемой в контексте определения тактики диагностики и лечения. В большинстве случаев ВКЗП протекают бессимптомно, что объясняет их выявляемость как случайную находку во время исследований или хирургических вмешательств на брюшной полости и/или забрюшинном пространстве по поводу других заболеваний. Основным методом лечения истинных и сформированных ложных ВКЗП является хирургический, который осуществляется как из лапаротомного, так и из лапароскопического доступов. Материалы и методы. Клинический случай: пациентка М., 39 лет, обратилась в поликлинику по месту жительства с жалобами на периодические боли внизу живота, в левом боку. По результатам исследований был выставлен диагноз «опухоль левого яичника больших размеров, осложненная болевым синдромом». Сопутствующий диагноз: многоузловая миома матки. Планировалось оперативное лечение лапаротомным доступом из-за больших размеров новообразования — консервативная миомэктомия. Интраоперационно, в левой подвздошной области забрюшинно обнаружено объемное жидкостное образование размерами 20×15 см, не связанное с яичником. Пациентка после дообследования направлена в плановом порядке на оперативное лечение по поводу забрюшинного образования в ГКБ № 21. Результаты и обсуждение. Операция была выполнена лапароскопическим способом. Продолжительность хирургического вмешательства составила 39 минут. Послеоперационный период протекал без осложнений. Дренажи удалены на вторые сутки. Пациентка выписана на 5-е сутки после операции. При гистологическом исследовании стенки кисты эпителиальная выстилка не была выявлена, стенка состояла из фиброзной ткани. В данном клиническом случае, согласно результатам гистологического исследования, строение стенки кисты соответствует вторичному типу или ложным кистам, поскольку отсутствует эпителиальная выстилка. Заключение. В случаях ВКЗП лапароскопическое иссечение являются безопасным и эффективным методом с меньшей послеоперационной болью и более коротким периодом восстановления по сравнению с открытыми вмешательствами.
Ключевые слова
Для цитирования:
Тимербулатов М.В., Сакаев Э.М., Щекин С.В., Щекин В.С., Ирназаров Ф.Р., Ахиярова А.А. Лапароскопическое удаление внеорганной забрюшинной кисты больших размеров. Креативная хирургия и онкология. 2024;14(2):194-199. https://doi.org/10.24060/2076-3093-2024-14-2-194-199
For citation:
Timerbulatov M.V., Sakaev E.M., Shchekin S.V., Shchekin V.S., Irnazarov F.R., Akhiyarova A.A. Laparoscopic Removal of a Large Extraorgan Retroperitoneal Cyst. Creative surgery and oncology. 2024;14(2):194-199. (In Russ.) https://doi.org/10.24060/2076-3093-2024-14-2-194-199
ВВЕДЕНИЕ
Среди всех заболеваний внеорганные кисты забрюшинного пространства (ВКЗП) встречаются очень редко. По данным некоторых авторов заболеваемость в разных странах составляет от 0,004 до 0,2 ‰ [1–3].В 1924 году R. M. Handfield-Jones описал внеорганные кисты забрюшинного пространства как кисты, располагающиеся в забрюшинной клетчатке и не связанные с какими-либо анатомическими структурами, кроме рыхлой соединительной ткани [4]. Важно отметить, что отсутствие единой классификации ВКЗП не дает возможности в полной мере определить лечебно-диагностическую тактику. В большинстве случаев ретроперитонеальные кисты не вызывают никаких симптомов и нередко выявляются как случайные находки во время исследований или хирургических вмешательств на брюшной полости и (или) забрюшинном пространстве [5][6].
Несмотря на частое бессимптомное течение ВКЗП, ряд авторов выделяют 3 периода в клиническом течении кисты: бессимптомный, период клинических проявлений, период осложнений. Клинические проявления зависят от локализации и размера кист и могут включать в себя: дискомфорт и боль в животе или в спине, увеличение живота, отек нижних конечностей и другие. Осложнения ВКЗП могут быть как связанными непосредственно с патологическим процессом в кисте (нагноение, перфорация, кровоизлияние), так и со сдавлением кистой окружающих ее органов и тканей (обструкция мочевыводящих путей, кишечная непроходимость, механическая желтуха, эндокринные нарушения) [5][7].
Целью описания данного клинического случая является сообщение о способе лечения внеорганной забрюшинной кисты больших размеров лапароскопическим доступом.
МАТЕРИАЛЫ И МЕТОДЫ
Приводится клинический случай успешного оперативного лечения пациента с внеорганной кистой забрюшинного пространства с использованием лапароскопического доступа.
Пациентка М., 39 лет, обратилась в поликлинику по месту жительства с жалобами на периодические боли внизу живота, в левом боку. Выполнено ультразвуковое исследование органов малого таза: эхопризнаки многоузловой фибромиомы матки. Соответствует 1-й фазе цикла. УЗИ органов брюшной полости и забрюшинного пространства определило объемное жидкостное образование в гипогастральной области слева. МРТ органов малого таза показало жидкостное образование (киста) в проекции левого яичника без накопления контрастного препарата, однородной структуры, с четкими ровными контурами, овальной формы, размерами 77×121×164 мм. Образование сдавливает левую большую поясничную мышцу. Обнаружены миомы тела матки с неоднородным накоплением контрастного препарата (рис. 1).
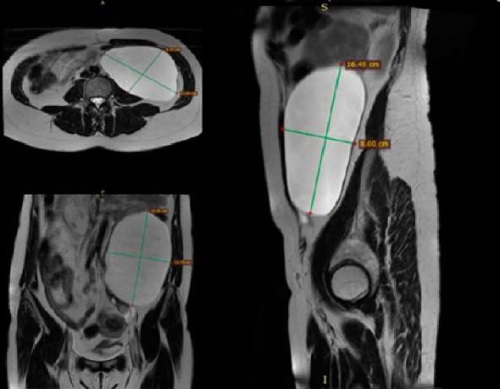
Рисунок 1. МРТ кистозного образования в аксиальной, фронтальной и сагиттальной проекциях
Figure 1. MRI of cystic formation in axial, frontal and sagittal projections
Пациентка осмотрена гинекологом и онкологом, установлен диагноз: доброкачественное новообразование левого яичника больших размеров, осложненное болевым синдромом. Сопутствующий диагноз: многоузловая миома матки. Далее пациентка направлена в гинекологическое отделение в одну из клиник г. Уфы для проведения планового оперативного лечения. Вследствие больших размеров новообразования принято решение о проведении нижнесрединной лапаротомии.
Интраоперационно в левой подвздошной области, забрюшинно обнаружено объемное жидкостное образование размерами 20×15 см, не связанное с яичником. Учитывая возможное происхождение из левой почки и забрюшинное расположение образования, решено ограничиться консервативной миомэктомией и провести дообследование после операции.
В послеоперационном периоде выполнена КТ органов брюшной полости и забрюшинного пространства с внутривенным болюсным контрастированием, по результатам которой обнаружено однородной структуры объемное образование в полости таза слева, с четкими ровными контурами, размером 122×88×155 мм, плотностью 8 ед.Н, без признаков накопления контрастного вещества. Окружающая клетчатка не изменена. Обнаружены единичные мелкие кисты почек (рис. 2). Пациентка направлена на плановое оперативное лечение в ГБУЗ РБ «Городская клиническая больница № 21» г. Уфы.
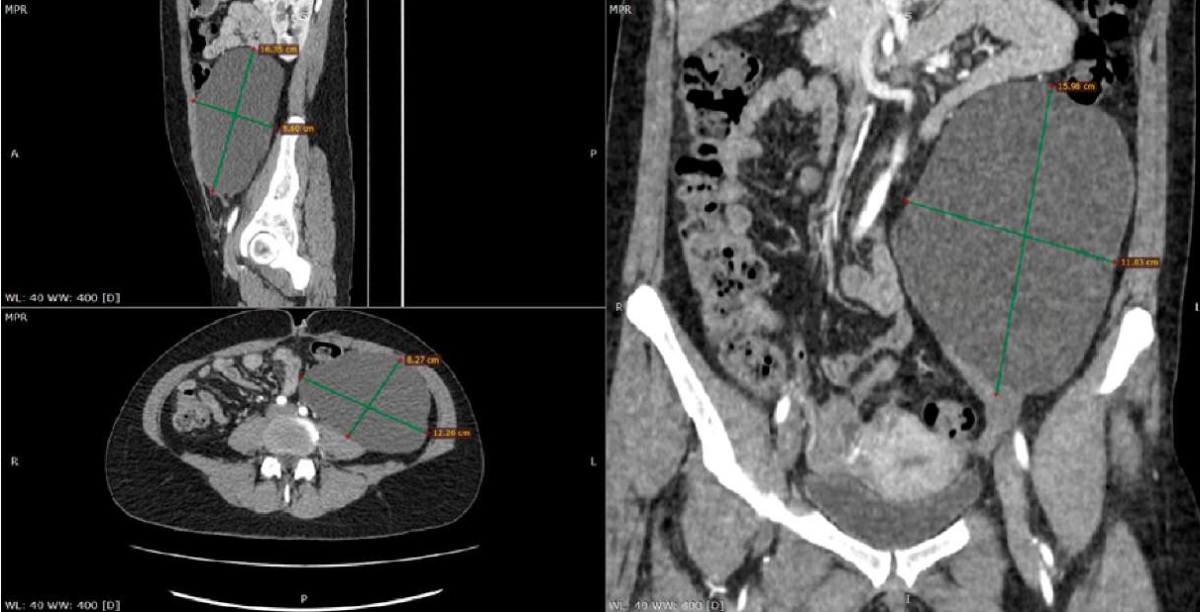
Рисунок 2. КТ-снимки кистозного образования в сагиттальной, аксиальной и фронтальной проекциях
Figure 2. CT images of cystic formation in sagittal, axial and frontal projections
При поступлении в городскую клиническую больницу № 21 — клиническую базу кафедры факультетской хирургии БГМУ — состояние пациентки удовлетворительное, живот не вздут, при глубокой пальпации мягкий, безболезненный. Пальпируется объемное образование размерами 15.0×15.0 см в левой половине живота. Послеоперационный рубец после предыдущей лапаротомии (выполнена за 6 недель до поступления пациентки) нормотрофичен, без особенностей. Отека, цианоза, лимфaдeнoпaтии нет. Мочеиспускание не нарушено. Симптом «поколачивания» отрицательный с обеих сторон. При осмотре нижних конечностей кожные покровы не изменены, варикозное расширение вен нижних конечностей не обнаружено. Магистральный кровоток сохранен. Диаметр нижних конечностей не увеличен.
Клинический анализ крови: гемоглобин 124 г/л, гематокрит 34,4 %, эритроциты 4,1×10¹²/л, лейкоциты 4,7×10⁹/л, лейкоцитарная формула без изменений, COЭ 15 мм/ч. Биохимический анализ крови в пределах рeфepeнcныx значений. Общий анализ мочи без изменений. После осмотра онкологом, пересмотра результатов КТ органов брюшной полости не выявлено органной принадлежности новообразования.
Было принято решение об удалении новообразования лапароскопическим доступом, несмотря на предыдущую лапаротомию. В положении пациентки на спине в параумбиликальной области выполнена установка 10 мм троакара открытым способом по старому послеоперационному рубцу. При помощи инсуффлятора наложен напряженный карбоксиперитонеум. В брюшную полость введен видеолапароскоп, установлены два 5-мм троакара в правом подреберье и левой подвздошной области и 10-мм троакар в правой подвздошной области (рис. 3).

Рисунок 3. Точки введения троакаров
Figure 3. Ports
При ревизии органов брюшной полости в забрюшинном пространстве латеральнее нисходящей ободочной и сигмовидной кишки определяется опухолевидное кистозное образование 15×15 см, выбухающее в брюшную полость (рис. 4). При помощи электрокоагуляционного крючка рассечена брюшина по левому боковому каналу, латеральнее образования, затем при медиальной мобилизации киста полностью выделена из забрюшинного пространства без вскрытия (видео 1). При мобилизации идентифицирован левый мочеточник. Произведена пункция кисты, путем аспирации эвакуировано около 900 мл прозрачной жидкости. Стенки кисты плотные. Киста эвакуирована из брюшной полости из 10 мм троакара в контейнере (рис. 5). Проведен контроль гемостаза. Ложе образования в забрюшинном пространстве санировано. Установлены 2 трубчатых дренажа в область ложа образования и в малый таз. Десуффляция газа. Наложены швы на раны. Макропрепарат направлен на гистологическое исследование.
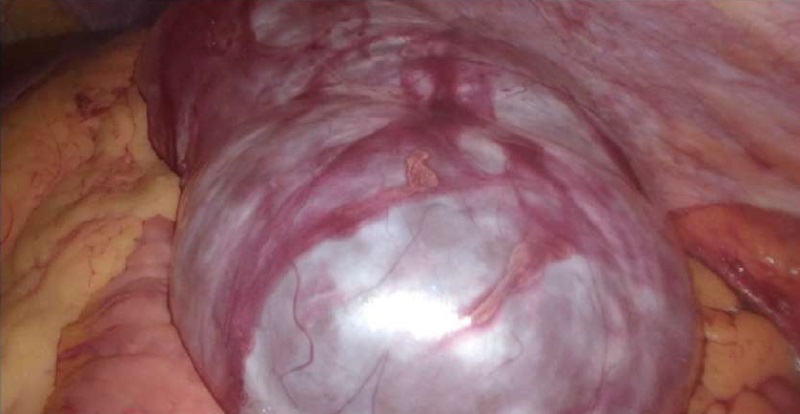
Рисунок 4. Интраоперационное фото кисты
Figure 4. Intraoperative image of the cyst
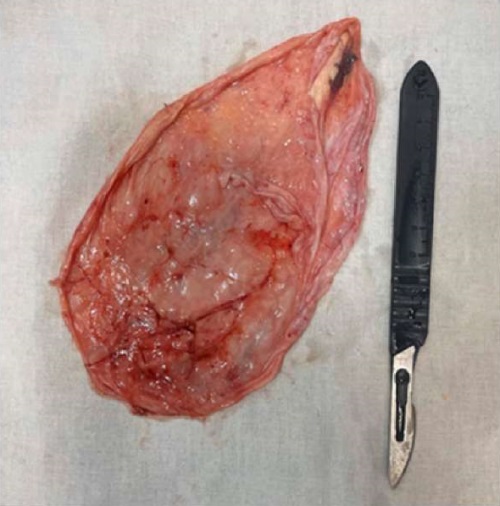
Рисунок 5. Стенка кисты после извлечения из брюшной полости
Figure 5. Cyst wall after extraction from the abdominal cavity
РЕЗУЛЬТАТЫ И ОБСУЖДЕНИЕ
Продолжительность хирургического вмешательства составила 39 минут. Послеоперационный период протекал без осложнений. Дренажи удалены на вторые сутки. Пациентка выписана на 5-е сутки после операции. При гистологическом исследовании стенки кисты эпителиальная выстилка не выявлена, стенка состояла из фиброзной ткани (рис. 6). Длительность наблюдения стойкого безрецидивного периода — более 9 месяцев. Пациентке рекомендовано продолжить наблюдение.
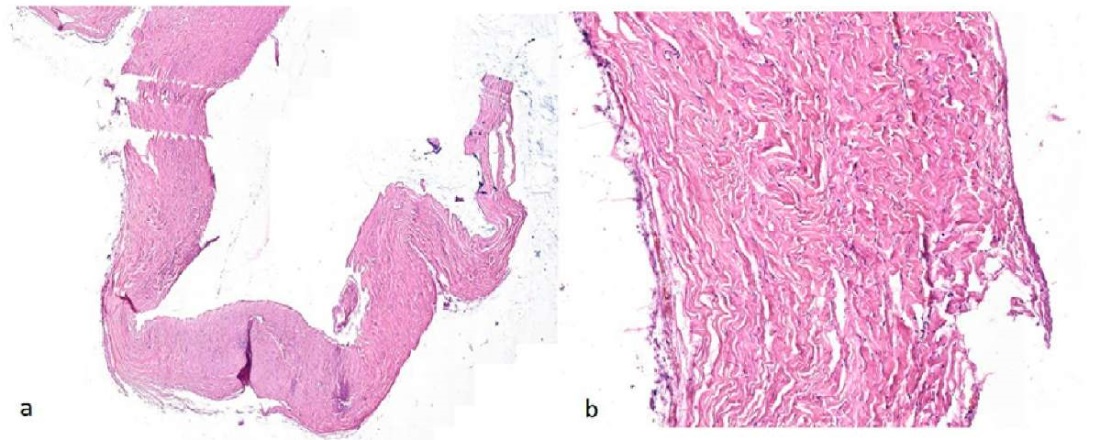
Рисунок 6. Микроскопия стенки кисты, окраска гематоксилин-эозином: a — ув. ×100, b — ув. ×400. Определяется фиброваскулярная ткань с умеренным межуточным отеком структуры
Figure 6. Microscopy of the cyst wall, hematoxylin-eosin staining: a — ×100, b — ×400. Fibrovascular tissue with moderate interstitial edema of the structure is observed
В современной литературе нет единой морфологической и клинической классификации внеорганных кист забрюшинного пространства. Есть лишь немногочисленные классификации, разделяющие кисты ретроперитонеального пространства по этиологии, гистогенезу, локализации, строению, характеру содержимого и по клиническому течению [4–7]. Согласно этим классификациям различают первичные (истинные) кисты, имеющие эпителиальную выстилку, и вторичные (ложные), внутренняя поверхность стенки которых представлена грануляционной тканью. Другие авторы подразделяют кисты забрюшинного пространства на неопластические и ненеопластические, которые включают псевдокисты, лимфоцеле, уриномы и гематомы [7]. Этиологией первичных кист чаще всего является нарушение эмбрионального развития. Так, например, G. Branca и соавт. делят истинные кисты на бронхогенные, лимфатические, мезотелиальные, энтерические и урогенитальные [4][8]. Наиболее частыми причинами вторичных ВКЗП являются травма, отмеченная пациентами в различные сроки жизни, манипуляции при хирургических вмешательствах на органах брюшной полости и (или) забрюшинного пространства или перенесенное воспалительное заболевание забрюшинных органов [8][9]. В данном клиническом случае, согласно результатам гистологического исследования, строение стенки кисты соответствует вторичному типу или ложным кистам, поскольку отсутствует эпителиальная выстилка.
Клиническая картина ВКЗП, как правило, отличается бессимптомным и скрытым течением, что объясняет выявление данной патологии преимущественно в виде случайных находок либо во время проведения запланированных контрольных исследований после различных хирургических вмешательств [10–12]. В данном клиническом случае присутствовал болевой синдром (периодические боли внизу живота, в левом боку), однако даже это не помогло правильно поставить диагноз, и пациентка была направлена на оперативное лечение по поводу опухоли яичника. Уже интраоперационно было установлено отсутствие связи образования с яичником. Это демонстрирует сложность диагностики ВКЗП.
Лапароскопию можно считать золотым стандартом лечения ВКЗП [13–15]. Однако нет единого мнения относительно размера ВКЗП, который следует рассматривать как противопоказание к лапароскопической хирургии. В данном клиническом случае нам удалось успешно удалить внеорганную ретроперитонеальную кисту большого размера, что демонстрирует эффективность лапароскопического метода при удалении ВКЗП любого размера в руках опытного хирурга.
ЗАКЛЮЧЕНИЕ
В тактике хирургического лечения был выбран лапароскопический доступ. Ретроперитонеоскопический доступ сводит к минимуму риск травмы органов брюшной полости, однако в связи с большими размерами кисты и необходимостью ее мобилизации от окружающих тканей с целью уменьшения риска интраоперационных осложнений предпочтение было отдано лапароскопическому доступу. В случаях ВКЗП лапароскопическое иссечение является безопасным и эффективным методом с меньшей послеоперационной болью и более коротким периодом восстановления по сравнению с открытыми вмешательствами.
Список литературы
1. Ahn J., Chandrasegaram M.D., Alsaleh K., Woodham B.L., Teo A., Das A., et al. Large retroperitoneal isolated fibrous cyst in absence of preceding trauma or acute pancreatitis. BMC Surg. 2015;15:25. DOI: 10.1186/s12893-015-0016-2
2. Alzaraa A., Mousa H., Dickens P., Allen J., Benhamida A. Idiopathic benign retroperitoneal cyst: a case report. J Med Case Rep. 2008;2:43. DOI: 10.1186/1752-1947-2-43
3. Branca G., Ieni A., Barresi V., Versaci A. A retroperitoneal cyst with unusual urinary histogenesis: clinical and immunomorphological characteristics. Int Med Case Rep J. 20108;3:81–5. DOI: 10.2147/IMCRJ.S13938
4. Handfield-Jones R.M. Retroperitoneal cysts: their pathology, diagnosis, and treatment. Br J Surg. 1924;12(45):119–34. DOI: 10.1002/bjs.1800124515
5. Антонов А.В. Жидкостные образования забрюшинного пространства: диагностика и лечение. Урологические ведомости. 2012;2(4):32–41. DOI: 10.17816/uroved2432-41
6. Сигуа Б.В., Земляной В.П., Козобин А.А., Черепанов Д.Ф., Даньшов А.В., Шустов В.В. Хирургическая тактика у пациентов с многокамерной посттравматической кистой забрюшинного пространства. Неотложная медицинская помощь. Журнал им. Н.В. Склифосовского. 2017;6(2):162–5. DOI: 10.23934/2223-9022-2017-6-2-162-165
7. Yang D.M., Jung D.H., Kim H., Kang J.H., Kim S.H., Kim J.H., et al. Retroperitoneal cystic masses: CT, clinical, and pathologic findings and literature review. Radiographics. 2004;24(5):1353–65. DOI: 10.1148/rg.245045017
8. Гареев Р.Н., Фаязов Р.Р. Травматические забрюшинные кровоизлияния. Медицинский вестник Башкортостана. 2013;8(3):107–12. DOI: 10.17116/hirurgia20151069-72
9. Чирков Р.Н., Вакарчук И.В. К вопросу этиопатогенеза ретроперитонеальных внеорганных кист. Colloquium Journal. 2020;(8-2):65–6. DOI: 10.35630/2199-885X/2020/10/25
10. Karim L., Larkin D., Sadat M. Examine the patient not the hernia: identification of an asymptomatic giant primary retroperitoneal pseudocyst. A case report and literature review. J Surg Case Rep. 2016;2016(5):rjw092. DOI: 10.1093/jscr/rjw092
11. Ma X., Xiao J., Wang W. Retroperitoneal dermoid cyst mimicking a liposarcoma based on imaging assessment: case report and literature review. Gland Surg. 2021;10(6):2062–8. DOI: 10.21037/gs-21-65
12. Frini S., Ben Hammouda S., Bellalah A., Chebanne C., Bchir S., Njim L., et al. Primary retroperitoneal mucinous cystadenoma: A case report with review of literature. Ann Med Surg (Lond). 2022;84:104818. DOI: 10.1016/j.amsu.2022.104818
13. Termos S., Alghareeb F., AlHunaidi M., Alabdulghani F., AlJafar A., AlQattan A., et al. Large primary retroperitoneal mucinous cystadenoma managed laparoscopically: Case report and literature review. J Digestive Disord Hepatol. 2021;1:1–10.
14. Abedini L., Hosseinpour R., Mehrabi S., Hejazinia S., Yavari Barhaghtalab M.J. An asymptomatic huge primary retroperitoneal pseudocyst: a case report and review of the literature. BMC Surg. 2022;22(1):58. DOI: 10.1186/s12893-022-01510-5
15. Parmentier E., Valk J., Willemsen P., Mattelaer C. A large retroperitoneal Mullerian cyst: case report and review of the literature. Acta Chir Belg. 2021;121(4):278–85. DOI: 10.1080/00015458.2019.1695174
Об авторах
М. В. ТимербулатовРоссия
Тимербулатов Махмуд Вилевич — д.м.н., профессор, кафедра факультетской хирургии
Республика Башкортостан, Уфа
Э. М. Сакаев
Россия
Сакаев Эрнест Маратович — к.м.н., кафедра факультетской хирургии
Республика Башкортостан, Уфа
С. В. Щекин
Россия
Щекин Сергей Витальевич — к.м.н., патологоанатомическое отделение
Республика Башкортостан, Уфа
В. С. Щекин
Россия
Щекин Влас Сергеевич — патолого-анатомическое отделение
Республика Башкортостан, Уфа
Ф. Р. Ирназаров
Россия
Ирназаров Фагим Ринатович — аспирант, кафедра факультетской хирургии
Республика Башкортостан, Уфа
А. А. Ахиярова
Россия
Ахиярова Азалия Альфритовна — студентка 5-го курса
Республика Башкортостан, Уфа
Дополнительные файлы

|
1. Video 1. Laparoscopic removal of a large extraorgan retroperitoneal cyst | |
| Тема | ||
| Тип | Исследовательские инструменты | |
Скачать
(44MB)
|
Метаданные ▾ | |
Рецензия
Для цитирования:
Тимербулатов М.В., Сакаев Э.М., Щекин С.В., Щекин В.С., Ирназаров Ф.Р., Ахиярова А.А. Лапароскопическое удаление внеорганной забрюшинной кисты больших размеров. Креативная хирургия и онкология. 2024;14(2):194-199. https://doi.org/10.24060/2076-3093-2024-14-2-194-199
For citation:
Timerbulatov M.V., Sakaev E.M., Shchekin S.V., Shchekin V.S., Irnazarov F.R., Akhiyarova A.A. Laparoscopic Removal of a Large Extraorgan Retroperitoneal Cyst. Creative surgery and oncology. 2024;14(2):194-199. (In Russ.) https://doi.org/10.24060/2076-3093-2024-14-2-194-199


































