ОРИГИНАЛЬНЫЕ ИССЛЕДОВАНИЯ
Введение. Существует несколько классификаций альвеококкоза печени, однако они не дают полной информации обо всех возможных оперативных вмешательствах, применяемых при этой патологии. Кроме того, с учетом современных возможностей малоинвазивной хирургии применяются различные подходы многоэтапного хирургического лечения заболевания, выделить и сформировать которые в определенную структуру и явилось нашей задачей.
Материалы и методы. Проведен ретроспективный анализ хирургического лечения 72 пациентов альвеоккозом печени, на основе которого разработана классификация оперативных вмешательств, а также 6 основных вариантов этапного подхода к хирургическому лечению заболевания.
Результаты и обсуждение. Представленная классификация оперативных вмешательств при альвеоккозе печени подробно и полностью позволяет разделить все операции на радикальные/условно-радикальные оперативные вмешательства, позволяющие пациенту избавиться или почти избавиться от заболевания хирургическим путем, а также паллиативные/диагностические операции, целью которых является облегчить состояние больного. Кроме этого, становится возможным уточнить объем и радикальность резекции печени, а также методику дренирования желчевыводящих протоков и полости распада печени. Учитывая разработанную классификацию оперативных вмешательств, предложено 6 основных вариантов этапного подхода к оперативному лечению альвеококкоза печени и его осложнений, которые позволяют подходить к каждому случаю индивидуально.
Заключение. Представленная классификация оперативных вмешательств при альвеококкозе печени позволяет четко разделить операции по нескольким критериям. Оперативное лечение альвеококкоза печени складывается из нескольких составляющих, что позволило разработать 6 основных вариантов этапного подхода к хирургическим вмешательствам, а это, по нашему мнению, имеет научное и практическое применение.
Введение. Мини-инвазивная чрескожная криоабляция применяется при опухолевом поражении костей с целью локального контроля и купирования болевого синдрома. Проведение подобных процедур при деструкции костей грудной клетки сопровождается риском повреждения органов грудной и брюшной полостей, а также крупных сосудов. В статье рассмотрены особенности проведения пункционной чрескожной криоабляции при метастатическом поражении ребер.
Целью работы является рассмотрение методологических аспектов проведения чрескожной криоабляции при метастатическом поражении ребер, уточнение пункционных стереотаксических доступов.
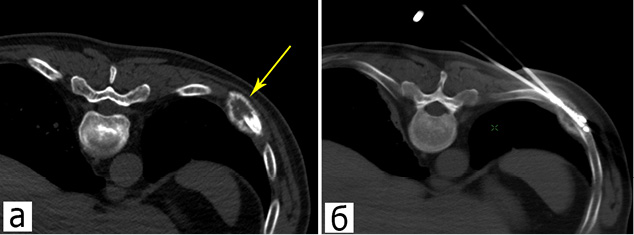
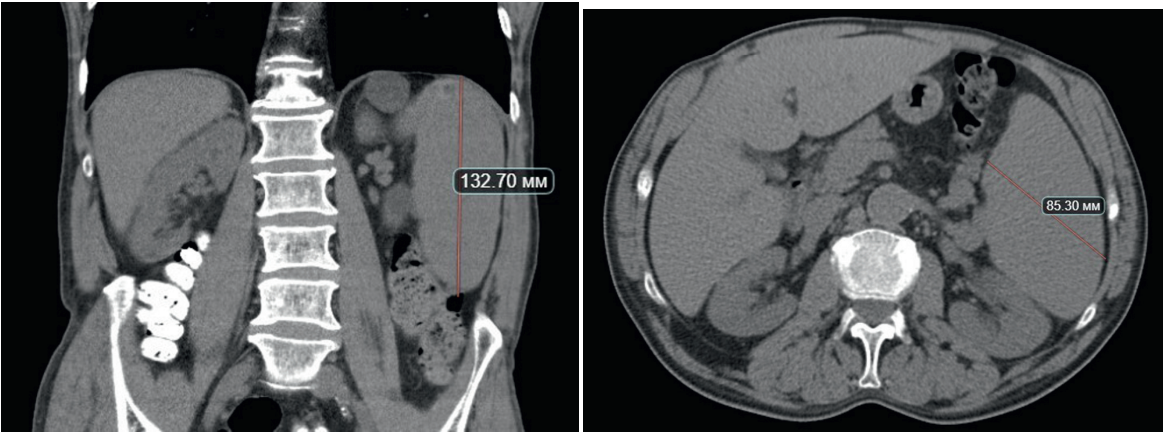
Материалы и методы. Процедура была выполнена 11 пациентам с олигометастатическим поражением костей. Размеры очагов в ребрах варьировали от 7 до 55 мм. Операции выполнялись в КТ-операционной под эндотрахеальным наркозом. При абляции применялась азотная криосистема с многоразовыми зондами диаметром от 1,5 до 3,0 мм. Криоабляция включала два цикла охлаждения до целевой температуры –190 °C с экспозицией 10 и 6 минут соответственно.
Результаты и обсуждение. Были предложены оптимальные пункционные доступы для установки криозондов при опухолевой деструкции ребер: тангенциальный и перпендикулярный. При тангенциальном доступе криозонд может устанавливаться как непосредственно в опухолевый очаг (интраоссальный вариант), так и в мягкие ткани вдоль кости на уровне очага поражения (параоссальный вариант). Период наблюдения после процедуры варьировал от 3 до 27 месяцев (11,4 ± 5,6 месяца). В 3 случаях зафиксировано формирование патологического перелома на уровне аблированного очага. Локальный контроль над опухолевым процессом был достигнут у 10 пациентов, рецидив в зоне абляции отмечен в одном случае через 3 месяца после процедуры.
Заключение. Использование описанных доступов, а также проведение мероприятий, направленных на предотвращение холодового повреждения кожи, во всех случаях позволили достичь цели вмешательства и избежать осложнений.
ОБЗОР ЛИТЕРАТУРЫ
С марта 2020 года – момента объявления ВОЗ пандемии COVID-19 – новая коронавирусная инфекция широко распространилась по всему миру, унося жизни многих людей и разрушая экономику, социальную структуру, различные стороны жизни населения. Пандемия оказала серьезное влияние на работу медицинских учреждений, в том числе на деятельность хирургической службы, после объявления ВОЗ пандемии. Система здравоохранения вынуждена была перестроить полностью свою работу. Потребность развертывания значительного числа инфекционных коек вызвала необходимость перепрофилирования многих медицинских организаций в ковид-госпитали с сокращением хирургических отделений и коек. Ввиду этого плановые операции были отменены и отсрочены. Экстренная хирургическая помощь оказывалась в необходимом объеме, хоть и в сокращенном варианте, в основном это связано со снижением количества больных, которые обращались за неотложной хирургической помощью из-за страха заразиться COVID-19. По литературным данным отмечается значительное повышение числа периоперационных осложнений и летальности, особенно у пациентов с острой хирургической патологией и сопутствующей COVID-19. В статье приведены данные специальной литературы по вопросам особенностей оказания хирургической помощи в условиях пандемии коронавирусной инфекции, изменение ряда облигатных показателей качества оказания хирургической помощи больным.
Рак молочной железы – самое распространенное злокачественное заболевание в мире. Один из методов лечения рака молочной железы – неоадъювантная химиотерапия. В настоящее время неоадъювантная химиотерапия (НХТ) – это стандарт лечения местнораспространенного рака молочной железы. Наибольшие преимущества от НХТ получают пациентки с HER2-положительным и трижды негативным подтипами рака молочной железы, у которых вероятность достижения pCR равна 50–60 %, в то время как вероятность достижения pCR у гормончувствительных, HER2-негативных подтипов рака молочной железы равна в среднем 10–20 %. Для пациенток с местнораспространенным гормончувствительным Her2neu-негативным раком молочной железы неоадъювантная гормонотерапия терапия способствует уменьшению стадии опухоли и увеличению частоты органосохраняющих операций. Однако неоадъювантная гормонотерапия по-прежнему не используется рутинно. Существует ограниченное количество клинических рекомендаций, в которых описан выбор оптимальной группы лекарственных препаратов, оптимальная продолжительность гормонотерапии и критерии отбора пациентов для предоперационной гормонотерапии. Это первый литературный обзор в России, который включает в себя систематизацию фактических данных, касающихся эффективности неоадъювантной гормонотерапии, сравнения гормонотерапии с химиотерапией в неоадъювантном режиме, сравнения групп гормональных препаратов, оптимальной длительности гормонотерапии, попыток комбинации гормонотерапии с препаратами группы селективных ингибиторов циклинзависимых киназ CDK4/6 и ингибиторов фосфатидилинозитол-3-киназы для женщин с местнораспространенным гормончувствительным Her2neu-негативным раком молочной железы. Также рассмотрены возможности применения современных коммерческих мультигенных панелей для оценки возможности определения когорты пациентов, для которой неоадъювантная гормонотерапия будет наиболее эффективна.
Рак мочевого пузыря считается одним из самых агрессивных новообразований во всем мире. Терапия первой линии метастатической уротелиальной карциномы оставалась неизменной на протяжении последних десятилетий и основывалась на комбинациях цисплатина. К сожалению, почти все пациенты в конечном счете прогрессируют и умирают от рака мочевого пузыря, несмотря на первоначальный ответ, связанный с комбинациями на основе цисплатина. Ингибиторы иммунных контрольных точек становятся все более широко используемым терапевтическим вариантом при многих солидных опухолях. При раке мочевого пузыря высокий уровень лиганда запрограммированной смерти связан с быстро прогрессирующими и агрессивными опухолями с неудовлетворительными показателями выживаемости. Хотя ингибиторы контрольных точек эффективны при метастатическом уротелиальном раке мочевого пузыря, лишь небольшая часть пролеченных пациентов получает явную пользу, в то время как большое число пациентов получают значительные побочные эффекты и токсичность без улучшения качества жизни или выживаемости. Ни один имеющийся биомаркер на этот момент не был связан с частотой ответов. Имеются данные о связи между экспрессией PD-L1, эффективностью ингибиторов иммунных контрольных точек и результатами лечения пациентов с раком мочевого пузыря. Серьезный сдвиг парадигмы в медицине рака мочевого пузыря был связан с одобрением FDA авелумаба, пембролизумаба, дурвалумаба, атезолизумаба и ниволумаба для лечения пациентов с метастатической уротелиальной карциномой, ранее получавших химиотерапию. Сочетание классических клинико-патологических параметров с данными, полученными с помощью информационных технологий, вместе с геномным профилированием может стать будущим персонализированной терапии рака мочевого пузыря.
КЛИНИЧЕСКИЙ СЛУЧАЙ
Введение. Распространенность многососудистого поражения коронарного русла достигает 70 % по данным коронарной агиографии. Хроническая окклюзия коронарной артерии (ХОКА) встречается примерно в 20 % случаев у пациентов с ишемической болезнью сердца. Эндоваскулярная реканализация ХОКА сопряжена с техническими сложностями и риском развития осложнений. В связи с этим пациенты с ХОКА редко подвергаются реваскуляризации, что приводит к неполной реваскуляризации миокарда.
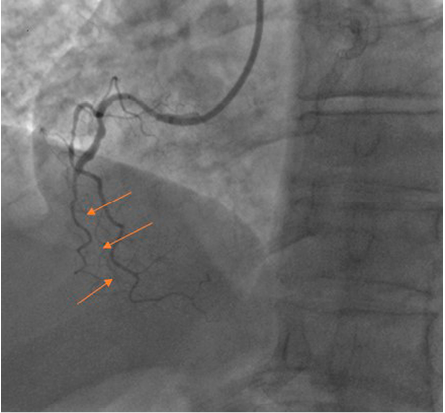
Материалы и методы. Пациент М., мужчина, 64 года, находился на стационарном лечении в ФГБУ «НМИЦ терапии и профилактической медицины» в феврале 2020 года с диагнозом: ИБС. Стенокардия напряжения, III функциональный класс. Многососудистое поражение коронарных артерий. Первым этапом пациенту выполнена реканализация хронической окклюзии правой коронарной артерии. Во время следующего этапа реваскуляризации основного ствола левой коронарной артерии возникла острая окклюзия огибающей артерии. Несмотря на острую окклюзию, ишемическая динамика на электрокардиограмме не отмечалась, жалоб не было, гемодинамика была стабильной. Ишемические проявления не возникли благодаря сформированной сети коллатералей из системы правой коронарной артерии. Это позволило без последствий для пациента скорректировать сложившееся осложнение.
Результаты и обсуждение. Благодаря накопленному опыту и развитию технологий частота успешной реканализации ХОКА достигла 90–95 %, а осложнения возникают не чаще, чем при стентировании неокклюзирующих поражений. Проведенные исследования показали, что успешная реканализация ХОКА способствует улучшению клинико-функционального статуса пациента, показателей внутрисердечной гемодинамики и качества жизни.
Заключение. Приведенный клинический пример наглядно показывает необходимость проведения эндоваскулярной реваскуляризации ХОКА. Сформированная коллатеральная сеть обеспечила кровоток в зоне острой окклюзии и предупредила развитие ишемии и инфаркта миокарда.
Введение. Кожные метастазы являются результатом инфильтрации кожи за счет пролиферации клеток отдаленно расположенных злокачественных опухолей, встречающихся с частотой 0,6–10,4 % при различных онкологических процессах. Они могут быть признаком прогрессирующего новообразования или являться проявлением впервые диагностированного рака. Ограниченное количество статей включают в себя описание клинических и дерматоскопических признаков метастатических узлов солидных опухолей. Это связано с большой вариабельностью клинических проявлений, приводящей к диагностическим ошибкам.
Цель исследования: разобрать клинические и дерматоскопические особенности кожных метастазов рака молочной железы.
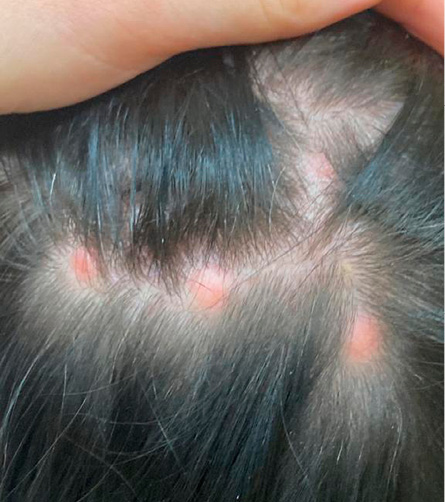
Материалы и методы. Пациентка с жалобами на незначительные болевые ощущения и зуд в области образований на коже волосистой части головы. Из анамнеза: в 2012 году по поводу рака правой молочной железы была выполнена мастэктомия справа с последующей гормональной терапией, которую пациентка самовольно прекратила. Учитывая нехарактерную локализацию, ограниченную волосистой частью головы, проводился дифференциальный диагноз между цилиндромой, множественным базальноклеточным раком и метастазами карциномы. С целью уточнения диагноза была выполнена биопсия.
Результаты и обследование. Патологический кожный процесс был представлен множественными узлами до 2 см в диаметре, розоватого цвета, плотными, безболезненными при пальпации, без четких границ. Дерматоскопически: полиморфные сосуды на эритематозном фоне, структуры по типу хризолит. По данным гистологического и иммуногистохимического исследований были верифицированы метастазы рака молочной железы.
Заключение. Кожные метастазы могут быть первым признаком рецидива злокачественной опухоли. Дерматоскопия может облегчить их дифференциальную диагностику с другими заболеваниями кожи. Прогностически значимы плотность и диаметр патологических сосудов. При выявлении образований, не укладывающихся в стандартную клиническую картину новообразований кожи, целесообразно выполнение гистологической верификации диагноза.
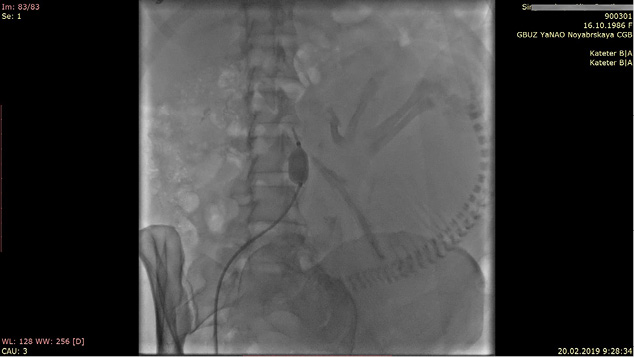
Введение. В связи с увеличением числа повторных операций кесарева сечения возрастает риск врастания плаценты в область рубца на матке. При отсутствии в настоящее время клинических рекомендаций в данной сфере представляется важной разработка различных хирургических методов органосохраняющего лечения врастания плаценты, которые смогут обеспечить не только сохранение репродуктивной функции женщины, но позволят снизить риск при последующих беременностях и родах.
Материалы и методы. В статье представлен успешный клинический опыт осуществленного в Перинатальном центре г. Ноябрьска (ЯНАО) органосохраняющего хирургического лечения врастания плаценты, исключающий этап донного кесарева сечения. Описание клинических случаев. Приведены два клинических случая успешного органосохраняющего хирургического лечения врастания плаценты с сохранением репродуктивной функции и обеспечением более благоприятного прогноза при последующих репродуктивных планах в связи с исключением формирования двух рубцов на матке в разных локализациях.
Результаты и обсуждение. Заблаговременное рассечение спаек с целью обеспечения доступа к области операции является принципиально важным условием, уменьшает объем кровопотери после извлечения плода и снижает риск таких интраоперационных осложнений, как ранение мочевого пузыря, мочеточников и кишечника. Использование временного компрессионного гемостаза путем осуществления эндоваскулярной временной баллонной окклюзии инфраренального отдела аорты либо путем использования временного турникетного гемостаза с применением катетера Фолея позволяет провести органосохраняющие операции, исключающие формирование двух рубцов на матке в разных локализациях без увеличения объема кровопотери.
Заключение. Хирургическая тактика органосохраняющего лечения врастания плаценты исключает этап донного кесарева сечения, применяется методика операции кесарево сечение на границе маточно-плацентарной грыжи и тела матки с последующей метропластикой. Проведенные операции демонстрируют оптимальный результат – сравнительно невысокую кровопотерю, небольшую продолжительность операции, а главное, более благоприятный прогноз при последующих репродуктивных планах.
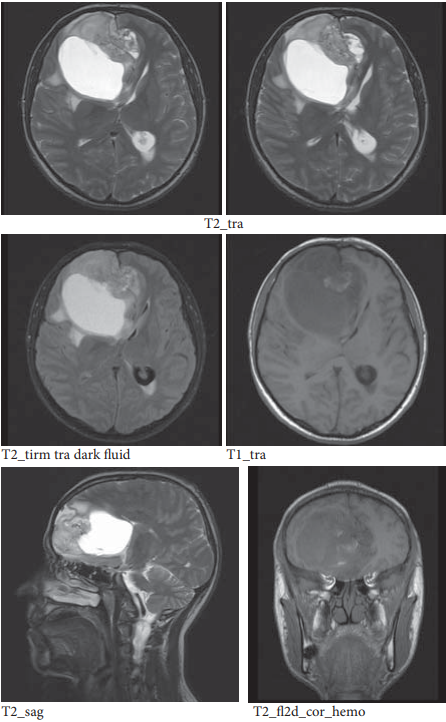
Введение. Глиобластома – нейроэпителиальная злокачественная опухоль головного мозга преимущественно астроцитарного происхождения с агрессивным течением и крайне неблагоприятным прогнозом. Медиана общей выживаемости при глиобластоме составляет 14,6 месяца после комплексного лечения, включающего комбинацию хирургического лечения, лучевой терапии и химиотерапии, что диктует необходимость разработки персонализированного подхода в диагностике и лечении глиобластом.
Материалы и методы: МРТ-исследования пациента, проходившего химиолучевое лечение по поводу глиобластомы G4, выполнялись на аппаратах: магнитно-резонансный томограф Philips Ingenia 1.5T и Philips Ingeniа Аmbition 1,5 Т. Анализ МРТ-изображений осуществлен с использованием пакета прикладных программ Matlab 2021.
Результаты. Проанализированы МРТ-изображения до проведения хирургического вмешательства, после хирургического вмешательства и после курса химиолучевого лечения. В качестве информативных признаков очагов поражения на изображениях проанализированы статистические характеристики локального распределения яркости изображения очага поражения, которые описываются статистическими текстурными параметрами.
Обсуждение. Получено первичное подтверждение возможности объективизации процесса диагностики и лечения по указанным статистическим параметрам Т2 МРТ-изображений очагов поражения.
Заключение. Целью дальнейших исследований в данном направлении является применение радиомического анализа для планирования, мониторинга лечения глиом высокой степени злокачественности, для прогнозирования исходов заболевания, а также предиктивного анализа ответа на комплексное лечение.
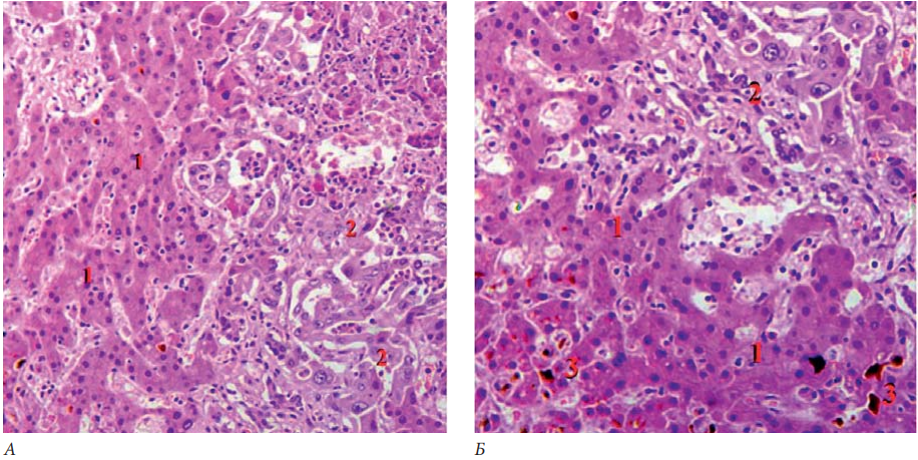
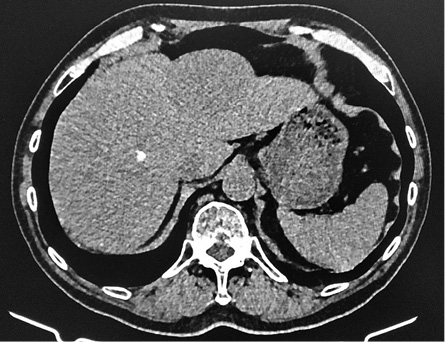
Введение. Холангиоцеллюлярный рак представляет собой злокачественную опухоль из эпителия желчных протоков. Прижизненная диагностика зачастую затруднена вследствие отсутствия каких-либо определяющих признаков рака, и отследить первые признаки бывает достаточно сложно. В связи с актуальностью проблемы приводится случай холангиоцеллюлярного рака печени с генерализованными метастазами.
Материал и методы. Проведен анализ полученной сопроводительной медицинской документации, описание макро- и микропрепаратов с использованием гистологического (окраска гематоксилином и эозином) и иммуногистохимического методов исследования.
Результаты и обсуждение. Больной Л.М, 60 лет, умерший в домашних условиях, по направлению врача общей практики доставлен на секционное исследование в патолого-анатомическое отделение. При аутопсии с помощью макроскопической диагностики выявляется плотное вещество печени, на разрезах вокруг воротной вены и внутрипеченочных желчных протоков наблюдается «древовидное» разрастание серо-желто-коричневого цвета, с поражением правой, левой долей печени и множеством серых узлов, расположенных по всей паренхиме органа. Ход внутрипеченочных желчных протоков нарушен из-за разрастающейся опухолевой ткани. При гистологическом исследовании отмечается опухолевый рост холангиоцеллюлярной карциномы умеренной степени дифференцировки, состоящей из полиморфных клеток, разделенных прослойками фиброзной ткани с участками некрозов, очагами холестазов. Иммуногистохимический анализ в опухолевой ткани легких, печени: цитокератины клона САМ 5,2 (+). Все группы лимфатических узлов гепатодуоденальной связки, вдоль пузырного и общего желчного протоков, печеночной артерии и воротной вены, окружающие левую желудочную и общую печеночную артерии, задней панкреатодуоденальной группы, а также отдаленные лимфатические узлы – чревные, верхние мезентериальные и парааортальной зоны без особенностей. Отмечался отек головного мозга, легких, некронефроз.
Заключение. Представленный случай имеет особый интерес для практикующих врачей вследствие того, что отсутствовали характерные метастазы в лимфатические узлы, а отмечалось преимущественно гематогенное метастазирование и развитие полиорганной недостаточности.
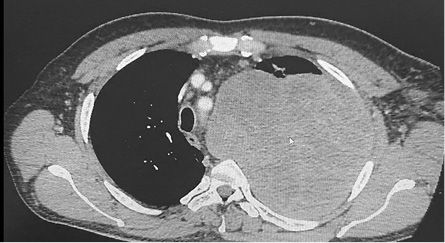
Введение. Саркомы – группа гетерогенных неэпителиальных злокачественных опухолей, происходящих из соединительной ткани. Данные опухоли характеризуются крайне агрессивным местным ростом, относительно малой частотой лимфогенных метастазов, преимущественной и ранней гематогенной генерализацией. Наиболее часто эти опухоли метастазируют в легкие.
Материалы и методы. В статье описан случай успешного хирургического лечения гигантского метастаза фибросаркомы забрюшинного пространства в легкое.
Результаты. Успех лечения больных саркомами зависит прежде всего от глобального понимания врачами-онкологами сложных вопросов патогенеза, гистологических форм и принципов комплексной терапии этой сложной, полиморфной группы злокачественной патологии. Чем более рано диагностирован первичный очаг, чем скорее и радикальнее выполнено хирургическое лечение и чем более верно проведена лекарственная терапия, тем лучше результат комплексного лечебного подхода. Аналогичным образом следует действовать и при вторичных очагах саркомы, не дожидаясь момента, когда их размеры и местное распространение будут являться противопоказанием к хирургическому лечению.
Заключение. Запущенные случаи сарком диктуют необходимость комбинированных и расширенных хирургических вмешательств, один из успешных примеров которых описан в данной статье.
Введение. Гепатоцеллюлярный рак часто имеет бессимптомное течение лишь на ранних стадиях развития и при малых размерах опухоли. Метастазирование в легкие часто сопровождает данный вид опухоли, но у пациента, описанного в статье, обе патологии явились результатом случайной находки при рентгенографии органов грудной клетки. Из анамнеза стало известно, что последний раз ультразвуковое исследование органов брюшной полости пациент проходил три года назад. Целью представления данного клинического случая является демонстрация возможности бессимптомного протекания первичного рака с метастазами в легочную ткань, а также диагностической роли рентгенологических методов исследования.
Материалы и методы. Во время рентгенографии органов грудной клетки у пенсионера К., 65 лет, в IV сегменте правого легкого была обнаружена круглая тень диаметром 2,5 см. На амбулаторном этапе пациенту проведена клинико-лабораторная диагностика и УЗИ щитовидной железы, органов брюшной полости, забрюшинного пространства и малого таза.
Результаты и обсуждение. На основе данных гистологического и иммуногистохимического обследования поставлен диагноз «низкодифференцированная гепатоцеллюлярная карцинома». В статье представлен клинический случай гепатоцеллюлярного рака как случайной находки на фоне отсутствия жалоб, клинической картины и характерных изменений при клинико-лабораторной диагностике. Подчеркнута важность первичного (амбулаторного) звена здравоохранения в деятельности, направленной на работу с населением пенсионного возраста для раннего выявления злокачественной патологии, в том числе ГЦР.
Заключение. Пациенту назначено хирургическое вмешательство и химиотерапия. Динамическое наблюдение показало положительный результат.
РАЗНОЕ
ISSN 2307-0501 (Online)